Рак остается одной из самых серьезных проблем здравоохранения, и выбор подходящего препарата для лечения этой болезни может оказаться сложной задачей. В данной статье мы рассмотрим различные виды препаратов, используемых в онкологии, включая химиотерапию, таргетную терапию и иммунотерапию. Мы также представим список наиболее эффективных и безопасных средств, что поможет пациентам и их близким лучше ориентироваться в мире онкологических препаратов и принимать обоснованные решения о лечении. Эта информация будет полезна как для пациентов, так и для медицинских специалистов, стремящихся к оптимизации подходов в борьбе с раком.
Роль лекарственных препаратов в лечении онкологии
Химиотерапия — это метод лечения злокачественных опухолей с использованием химических веществ, которые препятствуют делению раковых клеток. Эти препараты называются «химиотерапевтическими» или «цитостатическими» средствами.
Основное действие этих лекарств направлено на генетический материал клеток, находящихся в процессе деления. Поскольку здоровые клетки также периодически размножаются, они могут подвергаться воздействию «цитостатиков». Однако наибольшее влияние препараты оказывают на быстрорастущие ткани. Из-за высокой скорости деления клеток при многих формах рака они чаще становятся мишенью для цитотоксических средств.
В отличие от хирургического вмешательства и радиотерапии, химиотерапия воздействует на весь организм. Лекарственные препараты могут вводиться в виде таблеток, инъекций или инфузий и распространяются по различным органам, уничтожая потенциально рассредоточенные опухолевые клетки. Исключение составляют мозговые ткани, куда могут проникать лишь определенные цитостатики из-за «гематоэнцефалического барьера».
Системная химиотерапия позволяет лечить пациентов на поздних стадиях заболевания, когда уже образовались метастазы. Однако даже на ранних стадиях рака химиотерапия может поддерживать другие методы лечения: многие опухоли образуют мелкие вторичные очаги, известные как микрометастазы, которые еще не видны с помощью доступных методов визуализации.
Микрометастазы можно «обнаружить» и уничтожить с помощью химиотерапии. Также существует возможность местной химиотерапии, когда цитостатические препараты воздействуют непосредственно на опухолевую ткань.
Одним из примеров является «трансартериальная химиоэмболизация». В этом случае активные компоненты доставляются через печеночную артерию в печень, где они атакуют рак печени или метастазы.
Врачи подчеркивают, что выбор препаратов для лечения рака зависит от типа опухоли, стадии заболевания и индивидуальных особенностей пациента. Существует несколько основных классов противораковых средств, включая химиотерапию, таргетную терапию и иммунотерапию. Химиотерапевтические препараты, такие как цисплатин и доцетаксел, часто используются для лечения различных видов рака, но могут иметь значительные побочные эффекты. Таргетные препараты, например, трастузумаб и иматиниб, действуют на специфические молекулы, связанные с ростом опухоли, и обычно обладают более высоким профилем безопасности. Иммунотерапия, включая препараты на основе ингибиторов контрольных точек, таких как пембролизумаб, демонстрирует обнадеживающие результаты, активируя собственные защитные механизмы организма. Врачи рекомендуют индивидуальный подход к каждому пациенту, чтобы выбрать наиболее эффективное и безопасное лечение.

Виды средств
Цитостатические препараты препятствуют делению и бесконтрольному росту раковых клеток. Некоторые из них вызывают мутации в ДНК опухолевых клеток или мешают репликации генома, что критично для клеточного деления. Другие противораковые средства воздействуют на метаболизм клеток.
Поврежденные или погибшие клетки распознаются и уничтожаются внутренними механизмами контроля. В начале терапии опухоль может уменьшиться или хотя бы остановить свой рост. Однако результаты химиотерапии не проявляются мгновенно: обычно требуется несколько дней или даже недель, чтобы заметить изменения.
Эффективность лечения оценивается регулярно. Лечение считается успешным, если опухоль перестает расти, уменьшается в размерах или полностью исчезает. Также положительным результатом считается улучшение общего состояния пациента.
В области противораковой терапии существует более 50 различных препаратов, воздействующих на клеточное деление (цитостатики). Разные классы этих лекарств атакуют раковые клетки на различных стадиях клеточного цикла. Поэтому в процессе лечения часто комбинируют несколько препаратов для достижения максимального эффекта.
| Вид препарата | Примеры препаратов | Основные показания и эффективность |
|---|---|---|
| Химиотерапия | Цисплатин, Доксорубицин | Широкий спектр опухолей, высокая эффективность, но возможны серьезные побочные эффекты. |
| Иммунотерапия | Ниволумаб, Пембролизумаб | Эффективна при меланоме, раке легких, менее токсична, чем химиотерапия. |
| Таргетная терапия | Иматиниб, Трастузумаб | Нацелена на специфические молекулы, эффективна при некоторых видах рака, меньше побочных эффектов. |
| Гормональная терапия | Тамоксифен, Анастрозол | Применяется при гормонозависимых опухолях, таких как рак молочной железы. |
| Радиотерапия | Протонная терапия, Кибер-нож | Используется для локализованных опухолей, может быть комбинирована с другими методами. |
Алкилирующие средства
В определенных дозах алкилирующие агенты проявляют цитотоксические свойства. Когда уровень алкилирования ДНК превышает допустимую норму, происходит остановка клеточного цикла.
Эти препараты способны разрушать ковалентные связи в молекулах ДНК при высоких концентрациях. Разрывы и перекрестные связи представляют собой более серьезные повреждения ДНК. Оба процесса препятствуют корректной репликации поврежденной ДНК во время клеточного деления, даже при значительно меньших концентрациях, что также приводит к остановке клеточного цикла.
При повышенных концентрациях наблюдаются разрывы цепей ДНК. Бифункциональные алкилирующие агенты могут связывать две цепи ДНК, создавая постоянные соединения. Все препараты этой группы обладают потенциальными мутагенными и канцерогенными свойствами.
Наиболее известные представители:
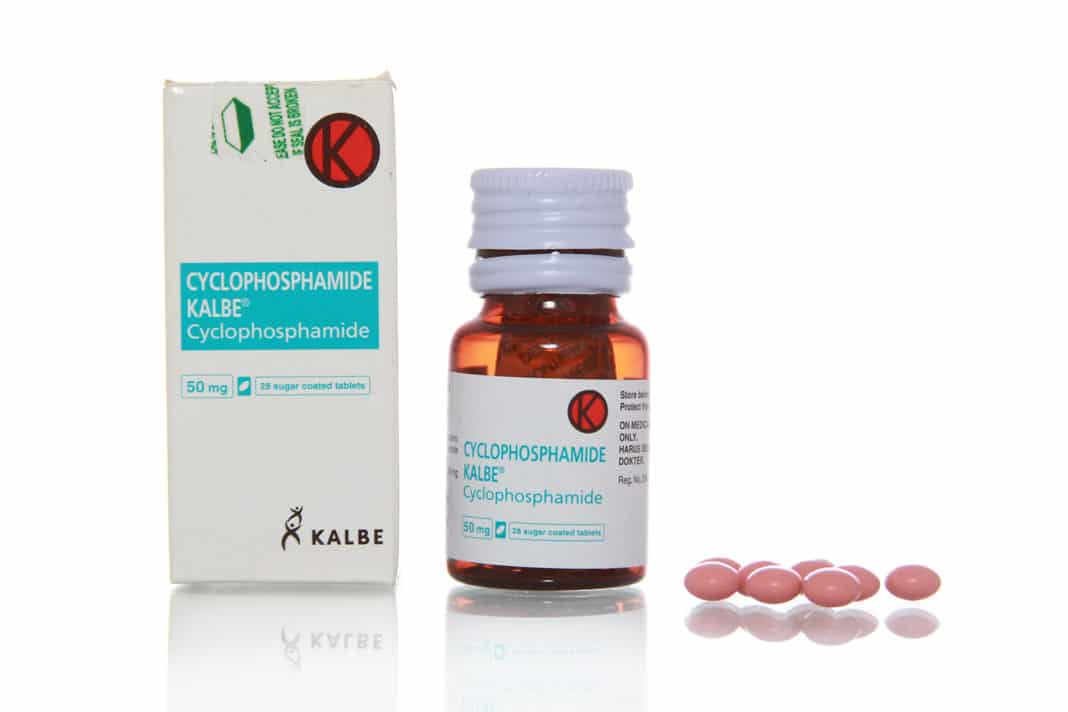
- циклофосфамид, ифосфамид, мафосфамид, трофосфамид;
- бендамустин, хлорамбуцил;
- эстрамустин.

Антиметаболиты
Антиметаболиты — это химические вещества, структурно схожие с естественными метаболитами, но блокирующие их метаболические пути. Это приводит к нарушению работы ферментов в метаболических процессах и биологических реакциях. Антиметаболиты могут эффективно подавлять рост клеток.
Многие антиметаболиты являются химическими аналогами аминокислот или компонентов ДНК. Вот несколько примеров препаратов из этой категории:
- Аналоги пуринов и пуриновых нуклеозидов: 6-меркаптопурин, 6-тиогуанин;
- Аналоги пиримидинов и пиримидиновых нуклеозидов: фторурацил, цитарабин, гемцитабин, тегафур, капецитабин.
Антрациклины
Антрациклины воздействуют, связываясь с ферментом топоизомеразой IIα. Эти препараты проникают в ДНК, что препятствует синтезу нуклеиновых кислот. Кроме того, в процессе биотрансформации образуются свободные радикалы, наносящие ущерб клеткам.
Антрациклины могут также нарушать работу митохондрий. Их связывание с клеточной мембраной увеличивает её проницаемость и текучесть, что приводит к повышенной гибели поврежденных клеток.
Алкалоиды барвинка
Алкалоиды барвинка, относящиеся к цитотоксическим веществам, получаемым из вечнозеленых растений, известны как «токсины веретенообразной формы». Эти соединения влияют на микротрубочки и препятствуют клеточному делению. К алкалоидам барвинка относятся препараты винбластин и винкристин.
Современные методы химиотерапии
При большинстве онкологических заболеваний противораковые препараты применяются вместе с другими методами лечения, такими как хирургия или радиотерапия. Адъювантная химиотерапия назначается после операции или облучения для устранения оставшихся опухолевых клеток и метастазов.
Химиотерапия также может проводиться до хирургического вмешательства или радиотерапии. Этот подход, известный как неоадъювантная химиотерапия, направлен на уменьшение размера опухоли, что создает более благоприятные условия для последующего лечения.
Отдельным направлением является высокодозная химиотерапия с трансплантацией стволовых клеток, используемая при лейкозах. Этот метод разрушает пораженный костный мозг пациента с помощью интенсивной химиотерапии, после чего вводят донорские стволовые клетки (аллогенные трансплантаты) или собственные, очищенные от больных клеток.
Схема химиотерапевтического лечения зависит от множества факторов и разрабатывается индивидуально для каждого пациента. Обычно применяются несколько препаратов, комбинируя цитостатики с различными механизмами действия. Успех терапии должен достигаться при минимальных побочных эффектах.
Химиотерапия проводится по циклам, которые включают периоды активного лечения и перерывы. В рамках одного цикла цитостатики вводятся в течение одного или нескольких дней подряд, после чего следует пауза на несколько дней, недель или месяцев.
Во время перерыва организму предоставляется возможность восстановить нормальные ткани, которые восстанавливаются быстрее, чем опухолевые. В среднем курс лечения включает от 4 до 6 циклов.
САR Тклеточная терапия
CAR-T-клеточная терапия — это новый подход к лечению диффузной B-клеточной лимфомы. В рамках этой терапии модифицированные T-клетки распознают специфический белок на поверхности опухолевых клеток, что приводит к их уничтожению.
Методика открывает новые возможности для пациентов, которые ранее проходили стандартную химиотерапию. Статистика показывает, что выживаемость через два года после традиционного лечения составляет всего 20%, в то время как при CAR-T-клеточной терапии этот показатель достигает 40%.
Диффузная крупноклеточная В-лимфома — наиболее распространенная форма лимфомы в России. Это заболевание отличается высокой агрессивностью и обычно лечится комбинацией химиотерапии и иммунотерапии. При таком подходе около 50% пациентов могут рассчитывать на полное выздоровление, однако у оставшихся 50% наблюдаются рецидивы, которые сложно поддаются лечению.
В процессе CAR-T-клеточной терапии T-клетки из организма пациента изолируются, модифицируются с использованием специального оборудования, увеличиваются в количестве и вводятся обратно в организм через инфузию. Эти измененные T-клетки способны распознавать и уничтожать опухолевые клетки. Поскольку они остаются в организме и продолжают размножаться, в долгосрочной перспективе они могут выявлять и уничтожать раковые клетки с поверхностным маркером CD19.
Из-за мощного иммунного ответа CAR-T-клеточная терапия проводится в стационаре, что обеспечивает тщательное наблюдение за пациентами. Процедура является высоко сложной и требует междисциплинарного подхода. Одной из главных задач исследователей является выяснение причин, по которым 40% пациентов успешно реагируют на CAR-T-клеточную терапию и могут быть излечены, в то время как остальные 60% не получают ожидаемого эффекта.
Молекулярнотаргетная терапия
Таргетная терапия основывается на специфических биологических и клеточных характеристиках раковых тканей. Эти признаки редко встречаются в здоровых клетках, что делает метод более эффективным и безопасным.
Современные препараты часто комбинируются с традиционными методами лечения, такими как хирургия, химиотерапия и радиотерапия.
Некоторые медикаменты и терапевтические стратегии, например, моноклональные антитела, относятся к иммунотерапии рака, которая является разновидностью таргетной терапии.
Перспективные направления и препараты в онкологии
Создание новых противораковых медикаментов занимает важное место в научных исследованиях и фармацевтике. В 2018 году на рынок вышло 12 новых препаратов для борьбы с онкологическими заболеваниями.
Также были представлены первые две клеточные терапии CAR-T. В этом процессе определенные иммунные клетки, известные как Т-клетки, изымаются у пациента и в лаборатории подвергаются генетической модификации, превращаясь в терапевтическое средство.
После возвращения в организм эти клетки способны распознавать и уничтожать раковые клетки. На данный момент такая терапия доступна лишь ограниченному числу пациентов с определенными формами лейкемии или лимфомы.
Другие противораковые препараты находятся на стадии одобрения или уже получили разрешение, но пока не доступны для продажи в России. Для многих пациентов это приводит к увеличению сроков выживания на недели, месяцы или даже годы, в зависимости от типа онкологического заболевания. Некоторые ранее смертельные формы рака сегодня стали хроническими заболеваниями.
Каковы недостатки химиотерапии?
Химиотерапия воздействует на клетки, затрагивая не только злокачественные образования, но и все быстро делящиеся клетки организма. Это может вызвать проблемы в пищеварительной системе, такие как воспаление слизистой оболочки рта, тошнота, рвота, снижение аппетита, диарея, боли в животе, а также изменения в составе крови, включая анемию, нарушения свертываемости и повышенный риск инфекций.
Побочные эффекты могут проявляться как в течение нескольких часов или дней после начала терапии, так и спустя месяцы или даже годы. Однако многие из этих негативных последствий можно предотвратить или уменьшить с помощью адекватной поддерживающей терапии. В настоящее время существуют препараты, которые помогают справиться с тошнотой и рвотой, а также способствуют восстановлению клеток крови.
Кроме того, разрабатываются и проходят клинические испытания новые цитостатики, которые обладают высокой селективностью: они преимущественно воздействуют на опухолевые клетки, оставляя здоровые ткани практически неповрежденными.
Одним из примеров являются инкапсулированные цитостатики: их капсулы активируются только ферментами, характерными для раковых клеток. Таким образом, цитотоксин высвобождается исключительно в «больных» клетках. Ожидаются также улучшения от «исследований оптимизации терапии», которые помогают определить, какие цитотоксические препараты следует комбинировать и как, чтобы достичь максимальной эффективности при минимальных побочных эффектах. Перед началом приема любых медикаментов настоятельно рекомендуется проконсультироваться с врачом.
https://youtube.com/watch?v=G0N9R3ksfk0
Частые вопросы
Какие виды препаратов используются для лечения рака?
В борьбе с раком используются различные медикаменты, включая химиотерапевтические средства, иммунотерапию, таргетные препараты, гормональную терапию и средства для радиотерапии.
Какие препараты считаются наиболее эффективными и безопасными для лечения рака?
Наиболее эффективные и безопасные средства борьбы с раком зависят от типа заболевания и индивидуальных особенностей пациента. К ним относятся таргетные препараты, иммунотерапия и новейшие методы, такие как терапия с CAR-T-клетками.
Полезные советы
СОВЕТ №1
Проконсультируйтесь с онкологом для выбора противораковых препаратов. Каждый тип рака требует индивидуального подхода, и только квалифицированный врач сможет определить наиболее эффективное и безопасное лечение.
СОВЕТ №2
Изучите данные о медикаментах, прошедших клинические испытания и одобренных такими учреждениями, как FDA (Управление по контролю за продуктами и лекарствами США) и EMA (Европейское агентство по лекарственным средствам). Это поможет вам лучше понять их эффективность и безопасность.
СОВЕТ №3
Изучите потенциал клинических исследований и современные подходы к лечению рака, включая иммунотерапию и молекулярно-ориентированную терапию. Новые медикаменты могут быть более эффективными и безопасными, чем традиционные методы лечения.
Иммунотерапия в лечении рака
Иммунотерапия представляет собой один из наиболее перспективных и активно развивающихся методов лечения рака, который направлен на использование и усиление естественных механизмов иммунной системы для борьбы с опухолевыми клетками. Этот подход отличается от традиционных методов, таких как хирургия, химиотерапия и радиотерапия, тем, что он не только уничтожает раковые клетки, но и обучает иммунную систему распознавать и атаковать их.
Существует несколько основных видов иммунотерапии, каждый из которых имеет свои механизмы действия и показания к применению:
- Моноклональные антитела: Эти препараты представляют собой антитела, созданные в лаборатории, которые могут связываться с определенными антигенами на поверхности раковых клеток. Примеры включают трастузумаб (Herceptin) для лечения рака молочной железы и ритуксимаб (Rituxan) для лечения некоторых видов лимфом.
- Ингибиторы контрольных точек: Эти препараты блокируют белки, которые подавляют иммунный ответ, позволяя иммунной системе более эффективно атаковать опухоли. Примеры включают ниволумаб (Opdivo) и пембролизумаб (Keytruda), которые используются для лечения меланомы, рака легких и других видов рака.
- Вакцины против рака: Эти вакцины предназначены для стимулирования иммунного ответа на определенные раковые антигены. Примером является вакцина Sipuleucel-T (Provenge), которая используется для лечения рака простаты.
- Клеточная терапия: Этот метод включает в себя модификацию клеток иммунной системы пациента, чтобы они могли более эффективно распознавать и уничтожать раковые клетки. Примером является CAR-T терапия, которая используется для лечения некоторых видов лейкемии и лимфомы.
Иммунотерапия может быть использована как самостоятельный метод лечения, так и в комбинации с другими методами, такими как химиотерапия и радиотерапия. Эффективность иммунотерапии может варьироваться в зависимости от типа рака, стадии заболевания и индивидуальных особенностей пациента. Например, некоторые опухоли могут быть более чувствительными к иммунотерапии, в то время как другие могут не реагировать на этот метод.
Одним из значительных преимуществ иммунотерапии является то, что она часто вызывает меньше побочных эффектов по сравнению с традиционными методами лечения. Однако, как и любой другой метод, иммунотерапия может вызывать нежелательные реакции, такие как аутоиммунные заболевания, когда иммунная система начинает атаковать здоровые клетки организма.
В заключение, иммунотерапия представляет собой революционный подход в лечении рака, который открывает новые горизонты для пациентов. С каждым годом появляются новые препараты и методы, что делает этот подход все более доступным и эффективным для борьбы с различными формами рака.
Побочные эффекты и управление ими
Побочные эффекты, возникающие при лечении рака, могут варьироваться в зависимости от типа препарата, его дозировки и индивидуальных особенностей пациента. Они могут быть как легкими, так и серьезными, и их управление является важной частью онкологической терапии.
Среди наиболее распространенных побочных эффектов можно выделить:
- Тошнота и рвота: Эти симптомы часто возникают после химиотерапии. Для их контроля используются противорвотные препараты, такие как ондансетрон и метоклопрамид.
- Усталость: Многие пациенты сообщают о чувстве усталости, которое может быть связано как с самим заболеванием, так и с лечением. Рекомендуется соблюдать режим сна и отдыха, а также заниматься легкой физической активностью.
- Потеря аппетита: Некоторые препараты могут вызывать снижение аппетита. Важно следить за питанием и, при необходимости, консультироваться с диетологом для составления сбалансированного рациона.
- Изменения в коже и волосах: Химиотерапия и радиотерапия могут вызывать выпадение волос и изменения в состоянии кожи. Уход за кожей и использование специальных средств могут помочь минимизировать эти эффекты.
- Иммунодефицит: Некоторые препараты могут подавлять иммунную систему, увеличивая риск инфекций. Важно соблюдать меры предосторожности и при необходимости проводить профилактическое лечение.
Управление побочными эффектами требует комплексного подхода. Важно, чтобы пациенты открыто обсуждали свои симптомы с врачом, который может предложить соответствующие методы лечения и поддерживающую терапию. Это может включать в себя:
- Коррекцию дозы препарата;
- Замена одного препарата на другой;
- Назначение дополнительных медикаментов для контроля симптомов;
- Психологическую поддержку и консультации.
Кроме того, важно помнить о необходимости регулярного мониторинга состояния пациента. Это включает в себя лабораторные анализы, визуализационные исследования и другие методы, позволяющие оценить эффективность лечения и выявить возможные побочные эффекты на ранних стадиях.
В заключение, управление побочными эффектами является неотъемлемой частью лечения рака. Своевременное обращение к врачу и активное участие пациента в процессе лечения могут значительно улучшить качество жизни и повысить эффективность терапии.
Будущее онкологических препаратов
Будущее онкологических препаратов обещает быть многообещающим благодаря стремительному развитию науки и технологий. В последние годы наблюдается значительный прогресс в области разработки новых терапий, которые направлены на более эффективное и безопасное лечение рака. Основные направления, в которых ведутся исследования, включают иммунотерапию, таргетную терапию, генную терапию и комбинационные подходы.
Иммунотерапия, одна из самых перспективных областей, направлена на активацию и усиление иммунного ответа организма против раковых клеток. Препараты, такие как ингибиторы контрольных точек (например, пембролизумаб и ниволумаб), уже продемонстрировали свою эффективность в лечении меланомы, рака легких и других видов опухолей. Исследования продолжаются, и ученые работают над созданием новых иммунотерапевтических средств, которые смогут воздействовать на широкий спектр онкологических заболеваний.
Таргетная терапия, в свою очередь, фокусируется на специфических молекулах, которые играют ключевую роль в росте и прогрессии раковых клеток. Препараты, такие как трастузумаб и иматиниб, уже используются в клинической практике и показывают высокую эффективность при определенных типах рака, таких как рак молочной железы и хронический миелоидный лейкоз. Исследования в этой области продолжаются, и новые молекулы, направленные на различные мишени, находятся на стадии клинических испытаний.
Генная терапия, хотя и находится на более ранних стадиях развития, также имеет огромный потенциал. Она включает в себя введение генов, которые могут либо исправить дефекты, вызывающие рак, либо сделать раковые клетки более уязвимыми к другим видам лечения. Примеры таких подходов включают использование вирусов для доставки терапевтических генов непосредственно в опухоли.
Комбинационные подходы, которые сочетают различные виды терапии, также становятся все более популярными. Исследования показывают, что комбинирование иммунотерапии с таргетной терапией или химиотерапией может значительно повысить эффективность лечения и улучшить прогноз для пациентов.
Кроме того, важным аспектом будущего онкологических препаратов является персонализированный подход к лечению. С развитием геномики и протеомики становится возможным более точно определять, какие препараты будут наиболее эффективны для конкретного пациента, основываясь на молекулярных характеристиках его опухоли. Это может привести к снижению побочных эффектов и повышению общей эффективности терапии.
В заключение, будущее онкологических препаратов выглядит многообещающим благодаря инновационным подходам и технологиям. Исследования в области иммунотерапии, таргетной терапии, генетических методов и персонализированного лечения открывают новые горизонты в борьбе с раком, что дает надежду на более эффективные и безопасные методы лечения для пациентов по всему миру.