Пересадка костного мозга — это сложная и высокотехнологичная медицинская процедура, которая может стать единственным шансом на выздоровление для пациентов с различными заболеваниями крови, такими как лейкемия, лимфома и апластическая анемия. В данной статье мы подробно рассмотрим этапы проведения пересадки, подготовку пациента, а также возможные последствия и осложнения, которые могут возникнуть после процедуры. Понимание этих аспектов поможет пациентам и их близким лучше подготовиться к этому важному этапу лечения и снизить уровень тревожности, связанный с предстоящими изменениями в жизни.
Показания к пересадке костного мозга
Показаниями для проведения данной процедуры являются:
- Острые и хронические формы миело- и лимфобластного лейкозов.
- Лимфогранулематоз и неходжкинская лимфома.
- Нейробластома.
- Миеломная болезнь.
- Саркома.
- Апластическая анемия.
- Талассемия или серповидно-клеточная анемия.
- Тяжелый комбинированный иммунодефицит.
- Врожденные генетические патологии.
Пересадка костного мозга показана пациентам с нарушениями кроветворения, когда наблюдаются аномальные клетки и снижается выработка эритроцитов, лейкоцитов и тромбоцитов. Эта процедура также необходима при нарушениях секреции ферментов, зависящих от нормальных стволовых клеток.
Пересадка костного мозга является сложной медицинской процедурой, которая применяется для лечения различных заболеваний, включая рак крови и некоторые генетические расстройства. Врачи отмечают, что процесс включает несколько этапов: подготовку пациента, сбор стволовых клеток, их трансплантацию и последующее восстановление. Подготовка может включать химиотерапию или радиотерапию для уничтожения больных клеток и подавления иммунной системы.
После процедуры пациенты могут столкнуться с различными последствиями. Врачи предупреждают о возможных инфекциях, так как иммунная система временно ослаблена. Также могут возникнуть реакции на пересаженные клетки, что приводит к осложнениям, известным как реакция трансплантат против хозяина. Важно, чтобы пациенты находились под постоянным наблюдением медицинских специалистов, чтобы своевременно выявлять и лечить возможные осложнения. В целом, несмотря на риски, пересадка костного мозга может значительно улучшить качество жизни и продлить ее у многих пациентов.

Виды трансплантации костного мозга
Существует несколько типов трансплантации костного мозга: аллогенная (пересадка от внешнего донора), сингенная (между однояйцевыми близнецами) и аутологичная (используются заранее собранные собственные клетки). Наиболее распространенной является аутологичная трансплантация, при которой донорский материал извлекается из подвздошных костей тазового кольца.
Другой метод — забор периферической крови, из которой выделяются стволовые клетки.
Современным подходом является пересадка стволовых клеток, полученных из пуповинной крови новорожденного.
| Этап процедуры | Описание | Возможные последствия |
|---|---|---|
| Подготовка | Пациент проходит обследование и получает химиотерапию для уничтожения больных клеток. | Побочные эффекты от химиотерапии (тошнота, усталость). |
| Забор стволовых клеток | Стволовые клетки могут быть взяты из крови донора или костного мозга. | Боль в месте забора, риск инфекции. |
| Пересадка | Стволовые клетки вводятся в вену пациента. | Реакция на пересадку, риск отторжения. |
| Восстановление | Пациент находится под наблюдением, пока клетки начинают работать. | Инфекции, анемия, тромбоцитопения. |
| Долгосрочные последствия | Возможны изменения в иммунной системе, риск рецидива заболевания. | Хронические заболевания, необходимость в регулярных обследованиях. |
Аутологичная
Это один из самых простых методов. Материал берется непосредственно у пациента. Обычно процедура проводится в период ремиссии или перед началом химиотерапии или лучевой терапии. Полученные стволовые клетки необходимо сохранить, поэтому их смешивают с криоконсерванты. Это помогает избежать повреждений клеток во время замораживания и размораживания.
После этого пациенту назначается лечение: введение цитостатиков, химиотерапевтических средств, облучение или радиотерапия. Эти методы направлены на уничтожение опухолевых атипичных клеток. Однако в процессе лечения страдают и нормальные клетки костного мозга.
После завершения терапии пациенту вводят его собственные сохраненные клетки. Они заселяют костный мозг и восстанавливают процесс кроветворения. Тем не менее, этот метод не всегда эффективен. Перед забором клеток костного мозга пораженные клетки должны полностью отсутствовать, чтобы избежать рецидива опухоли и обострения заболевания. Поэтому при лечении острых лейкозов или наследственных заболеваний данный метод применяется редко.
К преимуществам аутологичной трансплантации относится отсутствие необходимости в введении специальных веществ, подавляющих иммунитет, как до, так и после операции. Это значительно снижает риск осложнений после трансплантации.

Сингенная
Операция проводится, когда у пациента есть однояйцевые близнецы, независимо от их пола. В этом случае отсутствуют иммунологические конфликты после трансплантации. Такой подход считается оптимальным, так как полученные клетки здоровы и полностью совместимы по всем необходимым критериям.
Аллогенная
Для трансплантации гемопоэтических клеток используется биоматериал от донора, который не является генетически идентичным. Основная цель процедуры — заменить ненормальное кроветворение пациента на здоровый трансплантат. Донором могут быть как родственники, так и посторонние лица с совместимостью по тканевому типу. Совпадение группы крови не обязательно. Перед пересадкой костного мозга пациенту проводят типирование.
Наиболее предпочтительным вариантом является пересадка от совместимого родственника. В некоторых случаях, если заболевание затрагивает детей, родителям может быть рекомендовано завести еще одного ребенка, который сможет стать донором для своего брата или сестры, тем самым спася им жизнь. Для младенца эта процедура абсолютно безопасна.
Чаще всего подходящими донорами являются родители или ближайшие родственники. Им и пациенту перед операцией проводят предварительное обследование для определения уровня совместимости.
Однако у этого метода есть недостатки, среди которых развитие процессов отторжения. Введенные стволовые клетки могут быть распознаны организмом пациента как чуждые, что приводит к попыткам организма избавиться от них. В крови образуются иммунные комплексы, активируется система комплемента, что вызывает иммунологический конфликт между собственными тканями и биоматериалом донора.
При остром миелобластном лейкозе наиболее эффективно проводить пересадку в период первой ремиссии. В случае острого лимфобластного лейкоза рекомендуется использовать период второй ремиссии. Пересадка костного мозга при острых лейкозах является одним из ключевых методов лечения.
Требования к донору
К донору предъявляются следующие критерии:
- Возраст от 18 до 50 лет.
- Отсутствие в медицинской истории вирусных гепатитов, туберкулеза и онкологических заболеваний.
- Добровольное согласие на сдачу биоматериала.
- Отсутствие декомпенсированных хронических заболеваний.
Каждый желающий стать донором костного мозга или стволовых клеток сначала сдает кровь. Затем проводится HLA-типирование для определения специфических антигенов.
Полученные данные заносятся в общую базу. К сожалению, в России таких доноров очень мало, поэтому часто приходится обращаться к зарубежным регистрациям.
Перед процедурой донор проходит медицинское обследование: сдает общий анализ крови и мочи, делает электрокардиограмму и УЗИ внутренних органов. Это необходимо для выявления противопоказаний к забору материала.
Если донор соответствует всем критериям, его госпитализируют в медицинское учреждение.
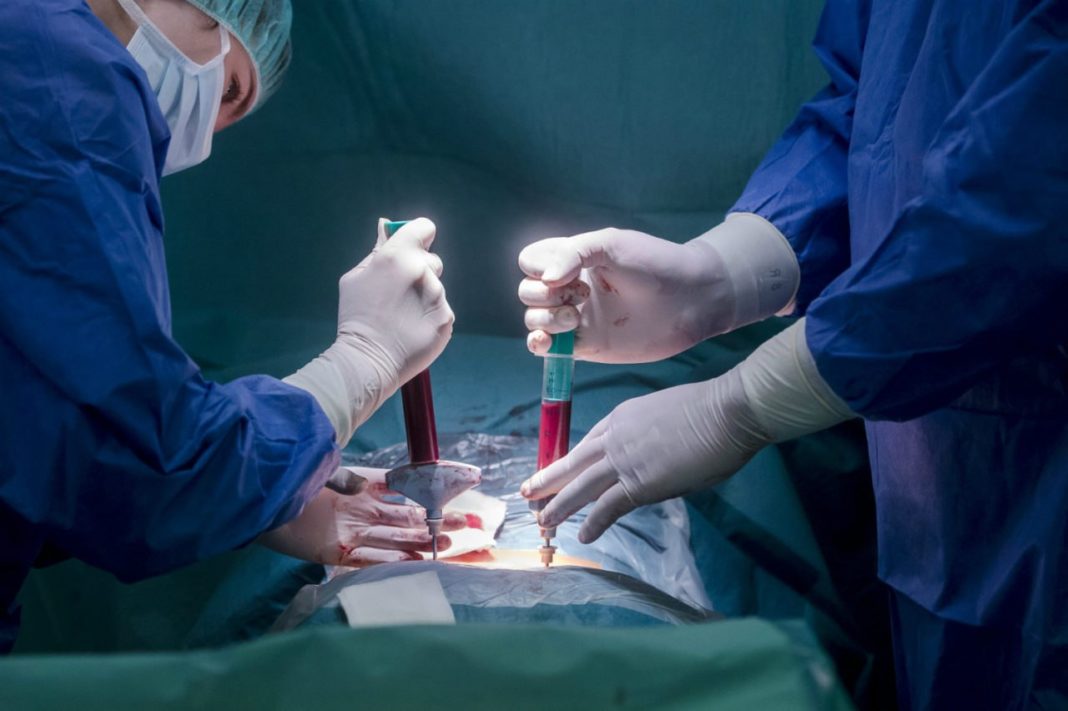
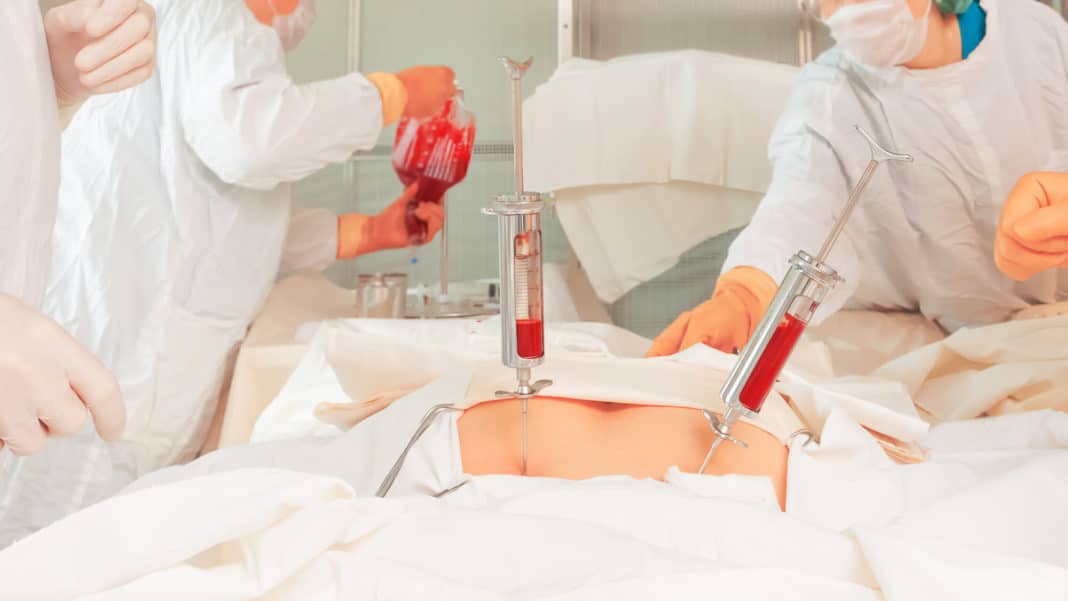
Забор костного мозга осуществляется под общей анестезией и проходит в несколько этапов:
- Для процедуры используется специальная игла с широким просветом, подключенная к шприцу.
- Хирург делает разрез на коже и вводит иглу в различные участки подвздошных костей.
- Набирается необходимое количество костного мозга с кровью.
- Процедура выполняется поочередно с обеих сторон.
- Полученный материал фильтруется.
- Затем он вводится реципиенту.
Операция обычно занимает несколько часов. После завершения за пациентом наблюдают в течение суток, после чего его выписывают из больницы. Эта процедура безопасна и не наносит вреда. Полное восстановление костного мозга происходит в течение двух недель у здоровых людей, при этом функция кроветворения не нарушается. У донора может наблюдаться небольшое снижение уровня гемоглобина, который восстанавливается в течение нескольких недель.
Пересадка стволовых клеток, в отличие от забора костного мозга, является более простой и доступной процедурой.
Иногда перед этой процедурой донору вводят специальные препараты, которые способствуют выходу стволовых клеток из костного мозга в кровь. К таким препаратам относятся нейпоген и граноцит.
В течение недели перед пересадкой донору вводится один из этих медикаментов. Процедура забора крови для стволовых клеток осуществляется следующим образом:
- В локтевую или другую доступную вену вводится толстая игла.
- К ней подключается специальный аппарат, который разделяет кровь на компоненты: плазму и форменные элементы: эритроциты, тромбоциты, лимфоциты.
- Собираются необходимые клетки.
- Оставшаяся кровь возвращается донору через другую вену.
- Процедура повторяется несколько раз.
Длительность этой процедуры может составлять 3-4 часа. Общий объем собранных клеток не превышает 200-250 мл.
Таким образом, к преимуществам забора стволовых клеток по сравнению с костным мозгом относятся:
- Простота выполнения.
- Отсутствие необходимости в госпитализации.
- Нет необходимости в общей анестезии.
- Минимальная кровопотеря.
Для пациентов наиболее оптимальным вариантом остается введение костного мозга. Это снижает вероятность отторжения трансплантата, так как полученное вещество содержит не только стволовые клетки, но и дополнительные компоненты, способствующие лучшему приживлению.
Иногда для лечения используют кровь из пуповины новорожденного.
Во время внутриутробного развития стволовые клетки переходят из костного мозга в кровь. Поэтому их большое количество содержится в плаценте и пуповине. После рождения ребенка эту кровь собирают, замораживают и отправляют на иммунологическое типирование, а также проверку на наличие ВИЧ и гепатитов.
Эта процедура абсолютно безопасна для ребенка, так как используется только отпавшая пуповина.
Основные этапы и особенности процедуры
Перед началом операции врач-трансплантолог подробно объясняет пациенту процесс пересадки костного мозга и возможные последствия. После получения согласия на трансплантацию пациенту назначают ряд анализов:
- Анализ крови и мочи,
- Электрокардиограмма (ЭКГ),
- Исследование свертываемости крови,
- Рентгенография грудной клетки,
- Фиброгастродуоденоскопия,
- Ультразвуковое исследование (УЗИ),
- Оценка функции внешнего дыхания.
Процесс трансплантации костного мозга включает несколько ключевых этапов:
Первый этап — кондиционирование. Пациент помещается в стерильную палату в отделении трансплантологии, обычно за неделю до операции. В этот период ему вводят специальные препараты, которые способствуют лучшему приживлению трансплантата и снижают риск его отторжения. Используются циклоферон, различные цитостатики и глюкокортикостероиды.
Основная цель этого этапа — подготовить организм к приему костного мозга. При онкологических заболеваниях правильная подготовка также необходима для уничтожения оставшихся опухолевых клеток.
В это время крайне важно строго следовать указаниям врача и регулярно принимать назначенные медикаменты.
Недостаточная подготовка может привести к недостаточной дозе препаратов, что может спровоцировать рецидив заболевания и отторжение трансплантата.
Необходимость в пересадке костного мозга или стволовых клеток определяется врачом на основе общего состояния пациента, его возраста и наличия сопутствующих заболеваний.
Некоторые пациенты могут испытывать побочные эффекты от химиотерапии, такие как тошнота, рвота, выпадение волос и общая слабость. При успешном исходе трансплантации эти симптомы обычно исчезают в течение короткого времени.
Вторым этапом является введение стволовых клеток или костного мозга. Донорский материал проходит специальную обработку с использованием фильтров для удаления жировых капель, костных фрагментов (в случае костного мозга) или форменных элементов (в случае крови).
Если забор клеток и их трансплантация происходят в одной клинике, введение выполняется сразу после забора у донора. Если пациент находится в другом медицинском учреждении или городе, полученный биоматериал охлаждается и транспортируется в специальном контейнере. Время транспортировки не должно превышать 1-2 суток.
Раствор с необходимыми компонентами вводится пациенту внутривенно. Здоровые гемопоэтические клетки начинают оседать в костном мозге и вырабатывать нормальные форменные элементы крови.
Если используются предварительно замороженные клетки, например, при аутотрансплантации, они размораживаются и подготавливаются к введению перед операцией.
Следующий этап — период возможных посттрансплантационных осложнений, который длится около двух недель. В это время возрастает риск вторичной инфекции: грибковой, бактериальной, а также инфекций, вызванных пневмоцистами и токсоплазмозом.
Для предотвращения отторжения после пересадки костного мозга в палате пациента необходимо поддерживать максимальную стерильность. Регулярно проводятся анализы крови, измеряются давление и температура, контролируется выделение жидкости.
В боксе, где находится пациент, осуществляется регулярная дезинфекция. Все предметы, используемые пациентом, обрабатываются спиртом или дезинфицирующими растворами до и после использования. В первую неделю пациенту запрещается принимать душ или ванну; для гигиенических процедур рекомендуется использовать влажные салфетки. Также для профилактики вторичных осложнений пациент должен постоянно носить маску как в помещении, так и на улице.
Риски для донора
Процедура забора стволовых клеток у донора абсолютно безопасна. В течение первых нескольких часов после сдачи крови могут возникнуть следующие ощущения:
- Легкая слабость;
- Головокружение;
- Увеличенная утомляемость.
Эти симптомы, как правило, проходят в течение нескольких часов и не требуют дополнительного вмешательства.
Забор костного мозга из тазовой кости является более сложной процедурой. В этом случае могут возникнуть некоторые осложнения, такие как:
- Боли в костях, мышцах и суставах;
- Головные боли;
- Повышение артериального давления и температуры тела;
- Риск тромбоэмболии, если в кровоток попадет небольшое количество жира или мелкие фрагменты кости. Однако вероятность такого осложнения крайне низка.
Костный мозг восстанавливается в течение 4-5 недель, и процесс кроветворения у донора возвращается в норму.
Возможные осложнения у реципиента
К возможным осложнениям и последствиям после операции по пересадке костного мозга относятся:
- Общая слабость.
- Повышенная восприимчивость к инфекциям.
- Снижение аппетита.
- Тошнота и рвота.
- Увеличенная утомляемость.
- Лихорадка и диарея.
- Риск развития пневмонии.
- Сердечная недостаточность и эндокардит.
Также могут наблюдаться ухудшение работы почек и печени, а также осложнения со стороны нервной системы, такие как возбуждение, заторможенность и судороги.
Противопоказания
К противопоказаниям относятся: острые вирусные инфекции (временные противопоказания), возраст старше 55 лет и декомпенсация заболеваний внутренних органов.
Пересадка костного мозга в Россиии ,стоимость
Пересадка костного мозга — это высокотехнологичная медицинская процедура, результаты которой могут проявиться уже в короткие сроки после её выполнения.
В России трансплантацию костного мозга проводят в Москве и Санкт-Петербурге, а также постепенно начинают осуществлять в других крупных городах.
Эта процедура входит в программу технологической медицинской помощи. В некоторых случаях её можно выполнить бесплатно по квоте.
Многих пациентов и их близких интересует стоимость пересадки костного мозга. Цена платной трансплантации включает поиск донора в регистрах, забор материала и возмещение транспортных расходов до клиники и обратно. В целом, такие расходы составляют от 1 до 2 миллионов рублей.
Пересадка костного мозга в некоторых случаях является единственным шансом на спасение. При успешном проведении процедуры срок жизни пациентов не ограничен, а прогноз выживаемости обычно благоприятный.

Частые вопросы
Как происходит процедура пересадки костного мозга?
Процесс пересадки костного мозга начинается с подготовительного этапа. Он включает химиотерапию или радиотерапию для уничтожения поврежденной кроветворной системы. Затем пациенту вводят здоровые стволовые клетки костного мозга, которые начинают вырабатывать новые клетки крови.
Какие последствия могут возникнуть после пересадки костного мозга?
Пересадка костного мозга может вызвать различные осложнения, включая реакцию отторжения, инфекции, кровотечения, расстройства пищеварения и хроническую усталость. Также возможны побочные эффекты, связанные с подавлением иммунной системы, и потребуется длительный период для восстановления.
Полезные советы
СОВЕТ №1
Перед пересадкой костного мозга необходимо пройти подготовительный процесс, включающий химиотерапию и/или радиотерапию. Эти процедуры направлены на уничтожение большого количества поражённых клеток в костном мозге. Такой подход повышает вероятность успешного результата пересадки и снижает риск осложнений.
СОВЕТ №2
После трансплантации костного мозга могут возникнуть осложнения, такие как повышенный риск инфекций, кровотечений и расстройства пищеварения. Важно внимательно следить за своим состоянием и сразу обращаться к врачу при появлении новых симптомов.
СОВЕТ №3
После пересадки костного мозга важно строго следовать указаниям врачей относительно режима дня, питания, физической активности и приема медикаментов. Это ускоряет восстановление и снижает риск осложнений.
Подготовка к пересадке костного мозга
Подготовка к пересадке костного мозга является важным этапом, который включает в себя несколько ключевых шагов, направленных на оптимизацию состояния пациента и минимизацию рисков, связанных с процедурой. Этот процесс может занять от нескольких дней до нескольких недель, в зависимости от индивидуальных обстоятельств и состояния здоровья пациента.
Первоначально пациент проходит полное медицинское обследование, которое включает в себя анализы крови, рентгенографию, компьютерную томографию и другие диагностические процедуры. Эти исследования помогают врачам оценить общее состояние здоровья пациента, выявить возможные сопутствующие заболевания и определить, насколько организм готов к пересадке.
Следующим шагом является выбор донора. В случае аллогенной пересадки (когда донор и реципиент разные люди) важно, чтобы ткани донора и реципиента были совместимы. Для этого проводится тест на тканевую совместимость, который позволяет определить, насколько хорошо организм пациента примет пересаженные клетки. Если совместимость не удается установить, могут быть рассмотрены альтернативные варианты, такие как использование стволовых клеток из пуповинной крови или клеток, полученных из костного мозга неродственных доноров.
После выбора донора пациенту может быть назначена предтрансплантационная подготовка, которая включает в себя химиотерапию и/или облучение. Эти процедуры направлены на уничтожение раковых клеток (в случае онкологических заболеваний) и подавление иммунной системы, чтобы снизить риск отторжения пересаженных клеток. Подготовка может вызывать различные побочные эффекты, такие как усталость, тошнота, потеря аппетита и снижение уровня крови, поэтому важно, чтобы пациент находился под постоянным наблюдением медицинского персонала.
Кроме того, в процессе подготовки к пересадке костного мозга пациенту может быть рекомендовано изменить образ жизни. Это может включать в себя соблюдение специальной диеты, отказ от курения и алкоголя, а также физическую активность в пределах допустимого. Поддержка со стороны семьи и друзей также играет важную роль в психологической подготовке пациента к предстоящей процедуре.
Наконец, перед самой пересадкой пациенту необходимо пройти процедуру сбора стволовых клеток, если они берутся от донора. Это может быть сделано через процедуру аффереза, при которой кровь донора проходит через специальный аппарат, отделяющий стволовые клетки, или через операцию по извлечению костного мозга. Важно отметить, что процесс подготовки требует тщательного планирования и координации между пациентом, донорами и медицинским персоналом, чтобы обеспечить максимальную безопасность и эффективность пересадки.
Реабилитация после пересадки
Реабилитация после пересадки костного мозга является важным этапом в процессе восстановления пациента. Она включает в себя как физические, так и психологические аспекты, которые помогают организму адаптироваться к новым условиям и минимизировать риск осложнений.
Первоначально после процедуры пересадки пациент находится в стационаре, где его состояние тщательно контролируется. В этот период важно следить за показателями крови, состоянием иммунной системы и возможными признаками отторжения трансплантата. Обычно пациенту назначают иммуносупрессивные препараты, которые помогают предотвратить отторжение, но при этом увеличивают риск инфекций. Поэтому реабилитация начинается с обучения пациента и его близких правилам гигиены и профилактики инфекционных заболеваний.
Физическая реабилитация включает в себя постепенное возвращение к физической активности. В первые дни после пересадки пациент может испытывать слабость и утомляемость, поэтому важно начинать с легких упражнений, таких как прогулки по палате или коридору. Постепенно, по мере улучшения состояния, можно увеличивать нагрузку, добавляя специальные физические упражнения, направленные на восстановление силы и выносливости. Физиотерапевты могут разработать индивидуальную программу реабилитации, учитывая состояние здоровья пациента и его физическую подготовленность.
Психологическая поддержка также играет ключевую роль в процессе реабилитации. Пересадка костного мозга может быть эмоционально тяжелым испытанием, и многие пациенты сталкиваются с тревогой, депрессией или страхом рецидива заболевания. Психологи и психотерапевты могут помочь пациентам справиться с этими эмоциями, предлагая методы релаксации, групповые занятия и индивидуальные консультации. Важно, чтобы пациент чувствовал поддержку со стороны семьи и друзей, что также способствует улучшению психоэмоционального состояния.
Кроме того, после пересадки костного мозга необходимо соблюдать определенные рекомендации по питанию. Правильное питание помогает укрепить иммунную систему и ускорить процесс восстановления. Рекомендуется включать в рацион богатые витаминами и минералами продукты, избегать сырых или плохо обработанных продуктов, чтобы снизить риск инфекций.
Наконец, регулярные контрольные обследования у врача являются неотъемлемой частью реабилитации. Они позволяют своевременно выявлять возможные осложнения, такие как инфекционные заболевания или отторжение трансплантата, и корректировать лечение. Важно, чтобы пациент соблюдал все назначения врача и не прерывал курс лечения без консультации.
Таким образом, реабилитация после пересадки костного мозга требует комплексного подхода, включающего физическую активность, психологическую поддержку и правильное питание. Это поможет пациенту не только восстановить физическое здоровье, но и улучшить качество жизни в целом.
Долгосрочные результаты и прогнозы
Долгосрочные результаты пересадки костного мозга зависят от множества факторов, включая тип заболевания, возраст пациента, общее состояние здоровья, а также тип пересадки (аллогенная или аутологичная). В большинстве случаев, успешная пересадка может привести к значительному улучшению состояния пациента и даже к полному выздоровлению.
Одним из ключевых факторов, влияющих на долгосрочные результаты, является тип заболевания, для лечения которого была проведена пересадка. Например, у пациентов с острым миелоидным лейкозом (ОМЛ) или острым лимфобластным лейкозом (ОЛЛ) шансы на выживание после пересадки могут достигать 60-80% в зависимости от стадии заболевания и других индивидуальных характеристик. В то же время, у пациентов с хроническими заболеваниями, такими как хронический миелоидный лейкоз (ХМЛ), результаты могут быть менее предсказуемыми.
Возраст пациента также играет важную роль. Молодые пациенты, как правило, имеют лучшие прогнозы, чем пожилые, поскольку их организм лучше справляется с нагрузками, связанными с процедурой и восстановлением. Кроме того, наличие сопутствующих заболеваний может негативно сказаться на результатах пересадки. Например, наличие сердечно-сосудистых заболеваний или диабета может увеличить риск осложнений и снизить шансы на успешное восстановление.
Тип пересадки также имеет значение. Аллогенная пересадка, при которой донорская кровь или костный мозг используются для замены поврежденных клеток пациента, может привести к более высоким шансам на выздоровление, но также сопряжена с риском развития реакции «трансплантат против хозяина» (ТПГ). Это состояние может вызвать серьезные осложнения и потребовать дополнительного лечения. Аутологичная пересадка, при которой используются собственные стволовые клетки пациента, обычно имеет меньший риск ТПГ, но может быть менее эффективной при некоторых типах рака.
После пересадки костного мозга пациенты находятся под наблюдением врачей в течение длительного времени, чтобы отслеживать возможные осложнения и оценивать эффективность лечения. Регулярные обследования, включая анализы крови и другие диагностические процедуры, помогают выявить любые проблемы на ранних стадиях. Важно отметить, что некоторые пациенты могут испытывать долгосрочные последствия, такие как проблемы с функцией органов, вторичные опухоли или нарушения в работе иммунной системы.
В целом, долгосрочные результаты пересадки костного мозга могут быть весьма обнадеживающими, особенно при правильном подходе к лечению и реабилитации. С каждым годом технологии и методы лечения улучшаются, что позволяет увеличить шансы на успешное выздоровление и улучшить качество жизни пациентов после процедуры.