Острый лейкоз крови представляет собой серьезное заболевание, характеризующееся неконтролируемым размножением незрелых клеток крови, что приводит к нарушению нормального кроветворения. В данной статье мы рассмотрим основные стадии и виды острого лейкоза, а также методы его диагностики и современные подходы к терапии. Понимание этих аспектов крайне важно как для медицинских специалистов, так и для пациентов, поскольку своевременная диагностика и адекватное лечение могут существенно повысить шансы на выздоровление и улучшить качество жизни.
Этиология заболевания
Развитие заболевания может быть вызвано вирусными инфекциями и ионизирующим излучением. Также оно может возникнуть под воздействием мутагенных веществ, таких как левомицетин, бензол, иммунодепрессанты, цитостатики и другие.
Эти неблагоприятные факторы приводят к патологическим изменениям в структуре кроветворных клеток. В результате мутации болезнь начинает развиваться в измененной клетке, которая затем клонируется сначала в костном мозге, а затем и в крови.
Нарушение процесса дифференцировки приводит к угнетению кроветворения.
На сегодняшний день точные причины возникновения острого лейкоцитоза остаются неясными. Однако среди возможных факторов, способствующих появлению и развитию этого заболевания, можно выделить:
- синдром Дауна;
- синдром Блума;
- синдром Кляйнфелтера;
- анемию Фанкони;
- атаксию-телеангиэктазию;
- нейрофиброматоз.
Риск развития острого лейкоцитоза у однояйцевых близнецов значительно выше, чем у других людей.
К внешним факторам, способствующим развитию заболевания, относятся:
- курение (увеличивает риски в 2 раза);
- химиотерапевтические препараты;
- радиационное облучение;
- химические канцерогены;
- производные бензола;
- инфекционные агенты.
В некоторых случаях наблюдается генетическая предрасположенность, формирующаяся еще в утробе матери. После рождения, под воздействием первичного инфицирования или других факторов, могут происходить дополнительные мутации, приводящие к развитию острого лейкоза у детей.
Распространение заболевания на лимфатические узлы происходит в основном в виде метастазов. Патологоанатомические изменения также затрагивают костный мозг, глотку и миндалины.
Механизм возникновения и развития заболевания заключается в быстром клонировании бластных клеток, которые вытесняют нормальные здоровые клетки кроветворения. Лейкозные клетки могут развиваться на любом этапе гемосинтеза.
Врачи подчеркивают, что острый лейкоз крови представляет собой серьезное заболевание, требующее своевременной диагностики и лечения. Существует несколько видов острого лейкоза, включая острый лимфобластный и острый миелоидный, каждый из которых имеет свои особенности и стадии развития. На начальных этапах симптомы могут быть неявными, что затрудняет диагностику. Однако, современные методы, такие как анализ крови и костного мозга, позволяют выявить заболевание на ранних стадиях. Врачи акцентируют внимание на важности индивидуального подхода к терапии, которая может включать химиотерапию, таргетную терапию и, в некоторых случаях, трансплантацию костного мозга. Эффективность лечения во многом зависит от возраста пациента, общего состояния здоровья и молекулярно-генетических характеристик опухоли. Регулярное наблюдение и поддерживающая терапия также играют ключевую роль в повышении шансов на выздоровление.

Стадии острого лейкоза
Для выбора стратегии лечения необходимо определить стадию заболевания.
| Параметр | Описание | Примечания |
|---|---|---|
| Стадии острого лейкоза | 1. Острый лимфобластный лейкоз (ОЛЛ) | Наиболее распространен у детей |
| 2. Острый миелобластный лейкоз (ОМЛ) | Более распространен у взрослых | |
| 3. Острый промиелоцитарный лейкоз (ОПЛ) | Часто связан с транслокацией 15;17 | |
| Виды диагностики | 1. Общий анализ крови | Определение уровня лейкоцитов |
| 2. Микроскопия костного мозга | Выявление аномальных клеток | |
| 3. Цитогенетические исследования | Определение хромосомных аномалий | |
| Терапия | 1. Химиотерапия | Основной метод лечения |
| 2. Трансплантация костного мозга | Для высокорисковых пациентов | |
| 3. Иммунотерапия | Используется в некоторых случаях |
Начальная стадия
Заболевание обычно выявляется по ранее наблюдаемым симптомам. Специалисты чаще всего встречают его в остром состоянии, во время первой атаки. Это состояние сопровождается подавлением нормального кроветворения, высоким уровнем бластов в красном костном мозге и выраженными клиническими признаками.

Полная ремиссия
Это состояние характеризуется низким уровнем бластных клеток, не превышающим 5% в костном мозге. Лимфоидные клетки составляют не более 30%. Клинические симптомы отсутствуют, а инфильтрация селезенки, печени и других органов не наблюдается. Анализы периферической крови находятся в пределах нормы или близки к нормальным значениям.
Неполная ремиссия
Наблюдается положительная динамика выздоровления. Доля бластных клеток не превышает 20%. В периферической крови бласты полностью отсутствуют. Симптомы нейролейкоза исчезли. Отмечается частичное уменьшение лейкемических уплотнений в тканях органов.
Рецидив
В текущем состоянии наблюдается значительный рост бластных клеток в костном мозге, превышающий 5%, но не достигающий 10%. В периферической крови бластные клетки отсутствуют. Для более точного определения рецидива анализ повторяется через неделю. Если уровень бластных клеток превысит 5%, будет сделано окончательное заключение.
Терминальная стадия
Эта стадия возникает из-за низкой эффективности цитостатической терапии. В результате усиливаются симптомы анемии, снижается уровень тромбоцитов и гранулоцитов, а также наблюдается рост опухолевых образований.
Виды острого лейкоза
Форма лейкоза определяется по клиническим проявлениям. Резкое и тяжелое течение заболевания указывает на его острую форму.
При классификации обращают внимание на количество незрелых лейкоцитов, превышающее норму. В зависимости от их типа выделяют лимфобластный и миелоидный лейкоз.
Лимфобластный лейкоз
Развитие болезни начинается с предшественников клеток крови — лимфобластов, которые находятся в красном костном мозге. Затем происходит метастазирование в лимфатические узлы, селезенку, нервную систему и другие органы.
Ключевые особенности данного заболевания:
- заболевание в два раза чаще затрагивает мальчиков и юношей по сравнению с девочками;
- этот тип заболевания наиболее распространен среди детей: более 30% случаев опухолевых заболеваний приходится на детский возраст;
- до 15 лет острый лейкоз встречается в 75% случаев среди всех онкологических заболеваний;
- наибольшее количество случаев диагностируется в возрасте 3-4 лет;
- возможное развитие болезни у взрослых, с возрастным пиком в 50-60 лет.
Миелоидный лейкоз
Данный тип заболевания характеризуется стремительным и неконтролируемым увеличением миелоидных клеток, которые накапливаются в периферической крови.
Анализ крови показывает значительное повышение уровня лейкоцитов, среди которых преобладают гранулоциты различной зрелости. Заболевание может проявляться в любом возрасте, но наибольшее количество случаев наблюдается в возрасте от 30 до 60 лет.
Основной причиной миелолейкоза считается нарушение структуры и состава хромосом клеток, ответственных за гемосинтез. Это может быть связано как с наследственными факторами, так и с приобретенными мутациями, вызванными воздействием внешней среды.
В клетках с мутациями начинается образование опухолевой ткани, которая замещает здоровые клетки, ответственные за кроветворение, и способствует образованию внекостных источников.
Методы диагностирования
Диагностика затрудняется, поскольку многие симптомы пересекаются с проявлениями других заболеваний. Поэтому, помимо общего и биохимического анализа крови, выполняется пункция костного мозга, что позволяет получить полную клиническую картину. Материал отбирается из грудинной или подвздошной кости. Это исследование помогает выявить замещение нормальных клеток бластными.
Также проводится анализ крови на гематограмму, который позволяет оценить степень тяжести заболевания. В этом анализе можно обнаружить патологические изменения, такие как пониженный уровень тромбоцитов и эритроцитов, а также наличие бластных клеток.
Затем выполняется ряд дополнительных обследований для установления наличия или отсутствия метастазов и их локализации:
- компьютерная томография;
- сканирование костного скелета;
- ультразвуковое исследование (УЗИ);
- рентгенография;
- спиральная компьютерная томография.
Эти исследования позволяют оценить, как заболевание влияет на другие внутренние органы.
Симптомы
Симптоматика острого лейкоза схожа у взрослых и детей. Однако у взрослых заболевание часто переходит в хроническую форму, что делает его проявления менее заметными. В таких случаях пациенты могут испытывать быструю утомляемость и чаще подвержены инфекциям.
К основным симптомам относятся:
- резкое и необъяснимое снижение веса;
- ухудшение самочувствия и быстрая усталость;
- внезапная сонливость;
- апатия и периодические приступы слабости;
- повышенная восприимчивость к вирусам и инфекциям;
- ощущение тяжести в области живота, особенно в правом подреберье;
- усиленное потоотделение;
- внезапные и необъяснимые повышения температуры.
Существуют также неспецифические симптомы, которые могут указывать на другие заболевания. Тем не менее, в сочетании с вышеописанными признаками они помогают составить полную клиническую картину:
- бледность кожи;
- одышка;
- кровоточивость десен, появление синяков на теле, внезапные носовые кровотечения;
- мигрени;
- головокружение;
- тошнота;
- судороги;
- ухудшение зрения;
- проблемы с координацией при стоянии;
- боли в суставах и костях.
Для точного диагноза необходимо провести дополнительные обследования, даже если все вышеперечисленные симптомы присутствуют.
Лечение острого лейкоза
Лечение острого лейкоза проводится в стационаре, специализирующемся на онкогематологии. Это необходимо для защиты пациентов от внешней среды, так как они подвержены риску инфекций. Повторное инфицирование может значительно ухудшить их состояние или привести к серьезным последствиям.
Для пациентов устанавливается строгий санитарно-дезинфекционный режим. Каждый день проводятся гигиенические процедуры, включая уход за полостью рта, профилактику пролежней и гигиену половых органов. Больным с острым лейкозом требуется полноценное питание, богатое витаминами и микроэлементами.
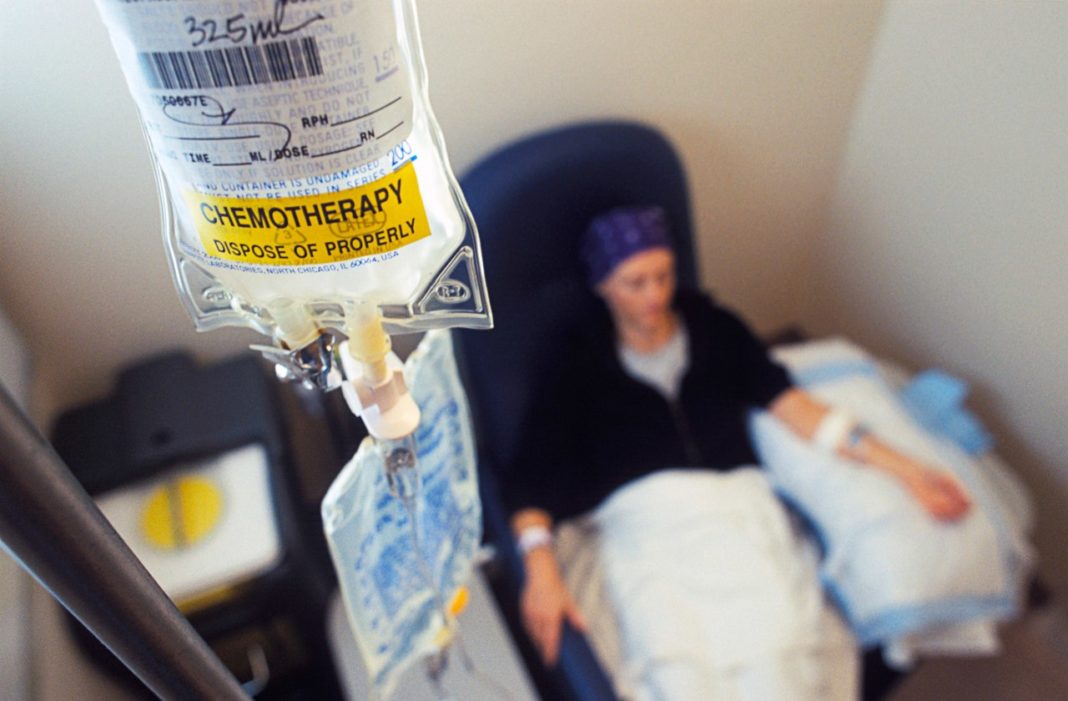
Химиотерапия
Химиотерапия — основной метод лечения онкологических заболеваний. Выбор лекарств и их дозировка осуществляются индивидуально, основываясь на цитохимических и морфологических характеристиках лейкоза.
При правильном подходе к терапии ремиссию можно достичь уже через 4-6 недель. Для закрепления результатов рекомендуется провести еще 2-4 курса полихимиотерапии. Поддерживающая терапия должна продолжаться не менее трех лет.
Лечение может включать препараты, такие как Дексаметазон, Преднизолон, Аспарагиназа и Винкристин. Для профилактики поражения нервной системы Метотрексат вводится в спинномозговой канал. Для детей дополнительно применяются Цитарабин и Гидрокортизон.
Медикаментозное лечение
Для предотвращения кровотечений и подкожных гематом применяются витамины Р (рутин) и К. При повышении температуры тела назначают антибиотики, например, пенициллины. В гормональной терапии используют кортизон и адренокортикотропный гормон. Следует избегать приема витамина В12 и фолиевой кислоты, вместо них применяется антагонист фолиевой кислоты — Аминоптерин. В зависимости от показаний могут быть назначены симптоматические препараты, включая сердечные средства, кислород и другие.
Гемотрансфузия
Цель процедуры — замена поврежденных клеток пациента на здоровые. Выбор компонентов зависит от индивидуальных потребностей каждого пациента. Полное замещение происходит редко, обычно при значительной потере крови. Трансфузия тромбоцитов может проводиться не только после кровотечений, но и в качестве профилактики геморрагического диатеза.
У некоторых пациентов наблюдается снижение эффективности тромбоцитных трансфузий. Это может быть связано с аллогенной иммунизацией, возникающей после множества переливаний, а также после перенесенной лихорадки или развития ДВС-синдрома.
Прогноз
Продолжительность жизни при диагнозе «острый лейкоз крови» варьируется и зависит от множества факторов: типа заболевания, его формы, стадии, реакции на лечение и других обстоятельств.
У детей прогнозы обычно более оптимистичные. Это связано с тем, что они чаще проходят обследования, что позволяет быстро выявить болезнь на ранних стадиях. Кроме того, молодой организм лучше сопротивляется болезни и эффективнее реагирует на химиотерапию. У молодых людей также реже встречаются сопутствующие заболевания, которые могут усложнять лечение.
Острый лейкоз крови считается серьезным заболеванием. Однако современные медицинские достижения позволяют достичь полной ремиссии в 90% случаев. Тем не менее, рецидивы могут возникать у 25% пациентов. Для полного выздоровления ремиссия должна длиться не менее 5 лет.

Частые вопросы
Какие стадии острого лейкоза крови существуют?
Острый лейкоз крови делится на четыре стадии: начальную, ускоренную, промежуточную и конечную. Каждая стадия имеет свои особенности, связанные с уровнем лейкемических клеток в крови и их влиянием на организм.
Как происходит диагностика острого лейкоза крови?
Диагностика острого лейкоза крови включает анализ крови для выявления нарушений в кроветворении, биопсию костного мозга для определения типа лейкемии, а также цитогенетические и молекулярно-генетические исследования для обнаружения специфических мутаций.
Каковы основные методы терапии острого лейкоза крови?
Ключевые подходы к лечению острого лейкоза крови включают химиотерапию, трансплантацию костного мозга, таргетные препараты и иммунотерапию. Выбор метода зависит от типа лейкемии, стадии заболевания и общего состояния здоровья пациента.
Полезные советы
РЕКОМЕНДАЦИЯ №1
Острый лейкоз крови проходит через несколько этапов: начальную, ускоренную и терминальную стадии. Важно обратиться к специалисту при первых симптомах болезни, чтобы начать терапию на раннем этапе.
РЕКОМЕНДАЦИЯ №2
Для выявления острого лейкоза крови необходимо провести комплексное обследование. Оно включает анализы крови, исследование костного мозга, а также цитогенетические и молекулярно-генетические тесты. Ранняя диагностика играет ключевую роль в определении типа заболевания и выборе эффективной стратегии лечения.
РЕКОМЕНДАЦИЯ №3
Терапия острого лейкоза крови может включать химиотерапию, пересадку костного мозга, целевую терапию и иммунотерапию. Важно обсудить с врачом все доступные варианты лечения, чтобы выбрать наиболее подходящий и безопасный метод.
Профилактика острого лейкоза
Профилактика острого лейкоза крови представляет собой сложную задачу, так как точные причины возникновения этого заболевания до конца не изучены. Однако существуют некоторые рекомендации и меры, которые могут помочь снизить риск развития острого лейкоза.
Избегание канцерогенов: Одним из основных факторов риска является воздействие канцерогенных веществ. Это могут быть химические вещества, такие как бензол, формальдегид и некоторые пестициды. Людям, работающим в промышленных сферах, связанных с этими веществами, рекомендуется соблюдать меры предосторожности, использовать защитное оборудование и следить за условиями труда.
Здоровый образ жизни: Поддержание общего здоровья может снизить риск развития различных заболеваний, включая острый лейкоз. Это включает в себя сбалансированное питание, регулярные физические нагрузки, отказ от курения и ограничение потребления алкоголя. Правильное питание, богатое витаминами и минералами, способствует укреплению иммунной системы.
Иммунизация: Некоторые вирусные инфекции могут повышать риск развития лейкозов. Вакцинация против вирусов, таких как вирус Эпштейна-Барра и вирус гепатита, может помочь снизить вероятность инфекционных заболеваний, которые могут быть связаны с развитием лейкозов.
Регулярные медицинские осмотры: Раннее выявление заболеваний и регулярные медицинские осмотры могут помочь в своевременной диагностике и лечении. Людям с предрасположенностью к заболеваниям крови или с семейной историей лейкозов следует проходить регулярные обследования и консультации у гематолога.
Избегание радиационного воздействия: Избыточное воздействие ионизирующего излучения также связано с повышенным риском развития лейкозов. Поэтому важно избегать ненужных рентгеновских исследований и ограничивать контакт с источниками радиации.
Психологическое здоровье: Стресс и психоэмоциональные нагрузки могут негативно сказываться на здоровье. Поддержание психологического комфорта, занятия спортом, хобби и общение с близкими могут помочь в снижении уровня стресса и поддержании общего благополучия.
Хотя полностью предотвратить острый лейкоз невозможно, соблюдение этих рекомендаций может помочь снизить риск его развития и улучшить общее состояние здоровья.
Роль генетических факторов
Генетические факторы играют ключевую роль в развитии острого лейкоза крови, так как они могут предрасполагать к возникновению заболевания и влиять на его течение. Исследования показывают, что определенные генетические мутации и хромосомные аномалии могут значительно увеличить риск развития острого лейкоза.
Одним из наиболее известных генетических факторов является наличие мутаций в генах, отвечающих за регуляцию клеточного цикла и апоптоза. Например, мутации в гене TP53, который кодирует белок, участвующий в контроле клеточного деления и восстановлении ДНК, могут привести к неконтролируемому росту клеток и, как следствие, к развитию лейкоза. Также важно отметить, что изменения в генах, связанных с дифференцировкой клеток, таких как RUNX1 и CBFB, могут способствовать возникновению острых миелоидных и лимфобластных лейкозов.
Хромосомные аномалии, такие как транслокации, также играют важную роль в патогенезе острого лейкоза. Например, транслокация между хромосомами 9 и 22, известная как филадельфийская хромосома, ассоциирована с хроническим миелоидным лейкозом, но также может встречаться и в случаях острого лейкоза. Эта аномалия приводит к образованию онкогенного белка BCR-ABL, который способствует бесконтрольному делению клеток.
Кроме того, генетические факторы могут быть связаны с предрасположенностью к острым лейкозам в рамках наследственных синдромов. Например, синдром Дауна, синдром Костмана и другие генетические расстройства могут значительно увеличить риск развития лейкозов у пациентов. Важно отметить, что наличие генетических предрасположенностей не гарантирует развитие заболевания, но может служить важным индикатором для ранней диагностики и мониторинга.
Современные молекулярно-генетические исследования позволяют выявлять специфические мутации и хромосомные аномалии, что, в свою очередь, помогает в диагностике и выборе наиболее эффективной терапии. Персонализированный подход к лечению, основанный на генетическом профиле опухоли, становится все более актуальным, что открывает новые горизонты в борьбе с острым лейкозом крови.
Исследования и новые методы лечения
Современные исследования в области острого лейкоза крови направлены на улучшение диагностики, понимание патогенеза заболевания и разработку новых методов лечения. В последние годы наблюдается значительный прогресс в этой области, что позволяет улучшить прогноз для пациентов.
Одним из ключевых направлений является молекулярная диагностика, которая позволяет выявлять специфические генетические мутации и хромосомные аномалии, характерные для различных подтипов острого лейкоза. Это, в свою очередь, помогает врачам выбрать наиболее эффективную терапию, основанную на индивидуальных особенностях заболевания. Например, мутации в генах FLT3, NPM1 и CEBPA могут влиять на выбор химиотерапии и необходимость применения таргетных препаратов.
Таргетная терапия стала важным достижением в лечении острого лейкоза. Препараты, направленные на специфические молекулы, участвующие в патогенезе заболевания, позволяют значительно повысить эффективность лечения и снизить токсичность. Например, ингибиторы FLT3, такие как гильтидитиниб, продемонстрировали обнадеживающие результаты у пациентов с FLT3-мутациями.
Иммунотерапия также занимает важное место в современных исследованиях. Применение CAR-T клеток, которые модифицируются для распознавания и уничтожения раковых клеток, показало многообещающие результаты в клинических испытаниях. Этот метод особенно эффективен для пациентов с рецидивирующим острым лейкозом, когда традиционные методы лечения оказываются неэффективными.
Кроме того, исследуются новые комбинации химиотерапевтических препаратов, которые могут повысить эффективность лечения и уменьшить риск рецидивов. Ведутся клинические испытания, направленные на изучение оптимальных схем лечения, которые могут включать как традиционные препараты, так и новые молекулы.
Важным аспектом является также поддерживающая терапия, которая помогает справиться с побочными эффектами основного лечения и улучшает качество жизни пациентов. Это может включать в себя применение антибиотиков для профилактики инфекций, трансфузии крови для коррекции анемии и другие меры.
Таким образом, исследования в области острого лейкоза крови продолжают развиваться, открывая новые горизонты для диагностики и лечения. Применение современных методов и технологий позволяет значительно улучшить прогноз для пациентов и повысить эффективность терапии, что является важным шагом на пути к победе над этим серьезным заболеванием.