Миелобластный лейкоз — это группа злокачественных заболеваний, характеризующихся аномальным ростом миелобластов, клеток, отвечающих за образование различных форменных элементов крови. Существуют две основные формы этого заболевания: острая и хроническая, каждая из которых имеет свои особенности, клинические проявления и подходы к лечению. Понимание различий между этими формами миелобластного лейкоза имеет важное значение для своевременной диагностики и выбора оптимальной терапии, что может существенно повлиять на прогноз и качество жизни пациентов. Эта статья поможет читателям глубже разобраться в характеристиках обеих форм заболевания, их симптомах и методах лечения, что является ключевым для медицинских специалистов и пациентов, столкнувшихся с этой серьезной патологией.
Этиология заболевания
Этиология данного заболевания до сих пор не изучена полностью, что затрудняет определение точных причин клеточных мутаций. Однако на основе накопленного опыта в исследовании и лечении подобных случаев можно выделить ряд потенциальных факторов, способствующих развитию болезни. К ним относятся:
- Радиационное облучение;
- Неконтролируемый прием лейкозогенных медикаментов, таких как некоторые антибиотики, цитостатики и даже Левомицитин;
- Воздействие токсичных веществ: пестицидов, канцерогенов, ядовитых газов. Даже бытовая химия может быть опасной при неправильном использовании;
- Инфекционные заболевания как острого, так и хронического характера;
- Генетическая предрасположенность. Люди с родственниками, уже столкнувшимися с данным диагнозом, должны особенно внимательно следить за своим здоровьем;
- Заболевания крови;
- Злоупотребление курением.
Под воздействием одного или нескольких из этих факторов происходит мутация клеток крови, которые начинают активно делиться и распространяться.
Врачи отмечают, что миелобластный лейкоз представляет собой серьезное заболевание, которое может проявляться в острой и хронической формах. Острая форма характеризуется быстрым прогрессированием и требует немедленного вмешательства, так как она приводит к накоплению незрелых клеток в костном мозге и нарушению кроветворения. Врачи подчеркивают, что ранняя диагностика и агрессивное лечение, включая химиотерапию и, в некоторых случаях, трансплантацию костного мозга, могут значительно улучшить прогноз.
Хроническая форма, в свою очередь, развивается медленнее и может долгое время не проявляться яркими симптомами. Однако, несмотря на более благоприятный исход, врачи предупреждают, что хронический миелобластный лейкоз также требует регулярного наблюдения и лечения, чтобы предотвратить возможные осложнения. Важно, чтобы пациенты были вовлечены в процесс лечения и следовали рекомендациям специалистов, что способствует улучшению качества жизни и увеличению продолжительности ремиссии.

Виды миелобластного лейкоза
Миелоидный лейкоз делится на две основные формы: острую и хроническую. Эти формы практически никогда не переходят одна в другую, что является редким явлением для других онкологических заболеваний.
| Параметр | Острая форма миелобластного лейкоза | Хроническая форма миелобластного лейкоза |
|---|---|---|
| Возраст пациентов | Чаще встречается у детей и молодых людей | Обычно у взрослых, чаще после 50 лет |
| Симптомы | Быстрое развитие, анемия, лейкопения, тромбоцитопения | Долгосрочные симптомы, усталость, увеличение селезенки |
| Лечение | Химиотерапия, трансплантация костного мозга | Поддерживающая терапия, таргетная терапия |
Хронический лейкоз
Хронический миелобластный лейкоз возникает из-за мутаций клеток крови, находящихся на стадии созревания или уже зрелых, что приводит к их неконтролируемому размножению. В отличие от острого лейкоза, эта форма заболевания прогрессирует медленно, и симптомы обычно выражены слабо.
Хронический лейкоз делится на три стадии:
- Доброкачественная стадия. В этот период анализ крови показывает аномально высокие уровни лейкоцитов. Однако болезнь сложно распознать, так как она практически не проявляется симптомами;
- Развернутая стадия. Увеличение количества лейкоцитов продолжается, что приводит к появлению патологических признаков;
- Терминальная стадия. Это наиболее тяжелая фаза, характеризующаяся выраженными симптомами, развитием инфекций и ухудшением общего состояния пациента.
Этот тип лейкоза чаще всего встречается у взрослых, хотя дети также могут заболеть, но это происходит значительно реже.
ХМЛ или миелоциарное белокровие — альтернативные названия хронической формы миелобластного лейкоза.

Острый лейкоз
Острый миелобластный лейкоз возникает из-за преобразования бластных клеток. Их рост и развитие происходят так быстро, что контролировать состояние пациента становится крайне сложно. Без своевременного вмешательства и лечения жизнь больного может оказаться под угрозой в течение короткого времени.
Выделяют три стадии течения острого миелобластного лейкоза:
- Начальная стадия. Обычно она протекает без явных симптомов. Однако при анализе крови можно заметить изменения в ключевых показателях. На фоне ослабленного иммунитета, вызванного заболеванием, пациент чаще сталкивается с вирусными и бактериальными инфекциями;
- Развернутая стадия. Эта стадия характеризуется чередованием обострений и ремиссий. Симптоматика становится более выраженной;
- Терминальная стадия. Это финальная стадия, на которой наблюдаются нарушения в процессе кроветворения и возникают язвенно-некротические изменения.
Острый миелобластный лейкоз у детей — наиболее распространенная форма лейкемии. У взрослых его чаще выявляют после 50-60 лет.
Клинические проявления патологии
При анализе крови в этот период уровень СОЭ, тромбоцитов и лейкоцитов значительно отличается от нормальных значений.
Среди признаков и симптомов лейкоза выделяются:
- Бледность кожи и темные круги под глазами;
- Частые носовые кровотечения;
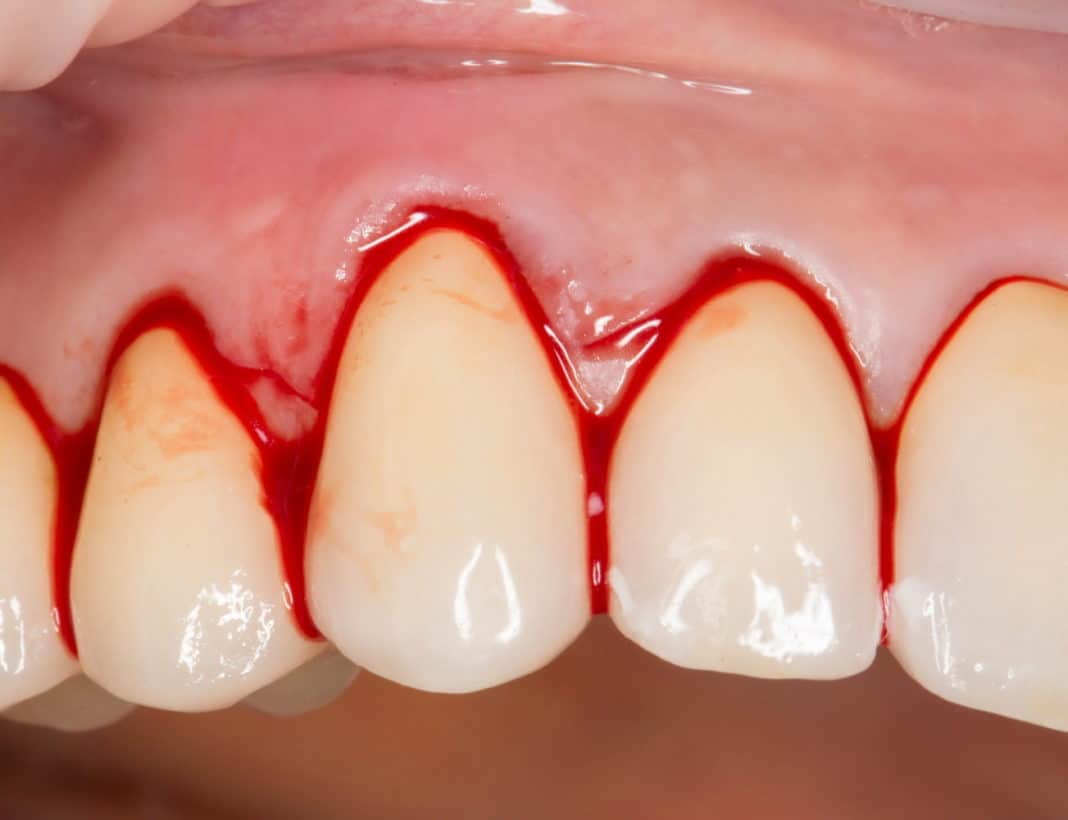
- Кровоточивость десен;
- Подкожные гематомы;
- Обилие синяков;
- Долго заживающие раны;
- Тянущие боли в костях;
- Снижение иммунной защиты, проявляющееся в частых простудах;
- Увеличенное потоотделение;
- Падение умственных способностей.
Миелобластный лейкоз также проявляется общими симптомами, такими как:
- Повышенная температура;
- Общая слабость и недомогание;
- Быстрая утомляемость;
- Головокружение;
- Пониженный аппетит, что может привести к потере веса;
- Учащенное сердцебиение;
- Одышка при физической активности.
В некоторых случаях наблюдаются выраженные симптомы, такие как увеличение печени, селезенки и лимфатических узлов.
Диагностика
Диагностика рака крови включает несколько последовательных процедур. В первую очередь, специалист проводит физикальный осмотр пациента. Он изучает медицинскую историю, интересуется текущими жалобами и оценивает общее состояние больного.
Затем назначают анализ крови. Если в организме развивается онкологический процесс, результаты покажут значительное увеличение незрелых лейкоцитов. При этом количество эритроцитов и тромбоцитов будет заметно снижено. Анализ крови является основным методом исследования при миелолейкозе, и именно благодаря ему многие пациенты впервые узнают о своем заболевании.
Для получения более детальной информации пациентам с подозрением на острый миелоидный лейкоз (ОМЛ) или хронический миелоидный лейкоз (ХМЛ) могут быть рекомендованы следующие диагностические процедуры:
- Пункция костного мозга. Этот метод наиболее информативен и позволяет подтвердить или опровергнуть диагноз лейкоза. Образец берется из костного мозга в области грудины;
- Пункция спинно-мозговой жидкости. Для выполнения используется специальная игла, которая вводится в спинномозговой канал в поясничной области;
- Биопсия лимфатического узла. Процедура заключается в удалении лимфатического узла, который затем отправляется в лабораторию для анализа.
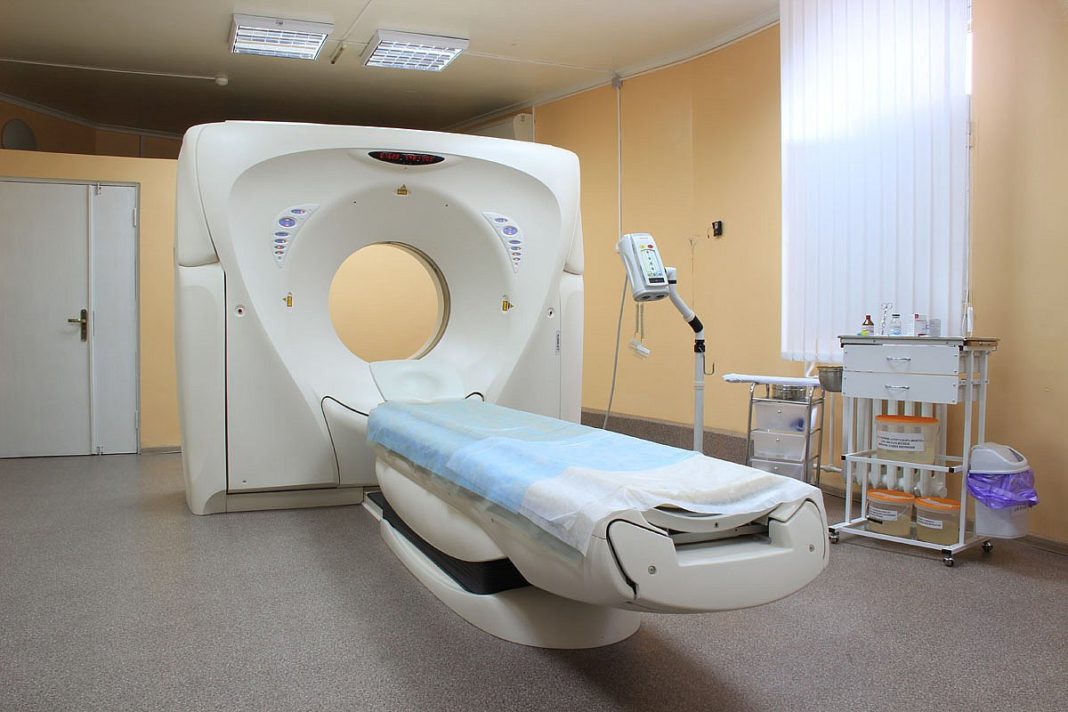
Для выявления возможных лейкозных инфильтратов, кист и патологического увеличения некоторых внутренних органов применяются следующие методы:
- Ультразвуковое исследование;
- Компьютерная и магнитно-резонансная томография;
- Рентгенография;
- Сканирование костной ткани.
После получения всех результатов обследований врач сможет разработать эффективный план лечения.
Лечение
Лечение миелобластного лейкоза всегда комплексное. В отличие от других видов рака, здесь не проводят хирургическое вмешательство для удаления опухоли. Основной метод терапии — химиотерапия. Единственной возможной операцией является пересадка стволовых клеток.
Применение индукционной терапии
Индукционная терапия — это первый этап химиотерапевтического лечения, направленный на достижение ремиссии. В процессе терапии пациенту вводят мощные медикаменты согласно установленному протоколу. Это приводит к подавлению и сокращению числа атипичных клеток.
Следует быть готовым к тому, что используемые препараты имеют высокую токсичность, что вызывает побочные эффекты. Обычно это проявляется в ухудшении общего самочувствия, тошноте, рвоте, слабости, головных болях и выпадении волос.
Кроме химиотерапии, могут применяться и другие методы, такие как лучевая или таргетная терапия. Последняя включает медикаментозное лечение, но ее преимущество в использовании специализированных препаратов на основе моноклональных антител. Это позволяет воздействовать на раковые клетки, не повреждая здоровые. Лучевая терапия осуществляется с помощью радиационного излучения.
Противорецидивное лечение
Когда заболевание переходит в стадию ремиссии, врач начинает поддерживающее лечение. Основная задача этого этапа — предотвратить рецидивы рака. Для этого обычно применяются следующие методы:
- Низкодозная химиотерапия. Здесь акцент на поддержании достигнутых результатов, поэтому назначаемые препараты имеют более щадящий эффект. Обычно такая терапия продолжается около двух лет;
- Гормонотерапия. Она включает использование глюкокортикоидов и других гормональных препаратов, которые помогают стабилизировать кровообращение.
Этот период имеет большое значение, так как необходимо устранить все оставшиеся раковые клетки, чтобы у пациента была возможность на полное выздоровление и здоровую жизнь.
Пересадка стволовых клеток
Одним из самых радикальных методов лечения лейкемии является трансплантация стволовых клеток. Эта сложная и дорогостоящая процедура применяется, когда другие методы неэффективны.
Сначала пациенту назначают химиотерапию для уничтожения клеток собственного костного мозга. Затем проводится пересадка нового набора клеток. Процесс усложняется тем, что не каждый может стать донором; обычно совместимость наблюдается у близких родственников.
Новые клетки способствуют формированию здорового костного мозга, что дает пациенту шанс на полное выздоровление от онкологии.
Прогноз
Прогноз выживаемости при миелобластном лейкозе зависит от его типа. Основные показатели следующие:
- При остром лейкозе. Если заболевание диагностировано на ранней стадии и поддается лечению, шансы на выживание зависят от состояния здоровья пациента и его возраста. Дети и подростки до 15 лет могут рассчитывать на продолжительность жизни более 5 лет в 80-85% случаев. У людей среднего возраста этот показатель составляет 40-50%, а у пожилых пациентов — 15-20%;
- При хроническом лейкозе. Ситуация более оптимистичная. При своевременной диагностике и начале лечения около 90% пациентов могут рассчитывать на выживание в течение 5 лет и более. Это обнадеживающий показатель, однако для достижения таких результатов потребуется поддерживающая терапия. Запущенные случаи не могут похвастаться такой высокой вероятностью выздоровления.
Негативный прогноз наблюдается не только у пациентов с запущенными формами болезни на последних стадиях, но и у младенцев до 1 года, а также у детей, у которых значительно увеличилась селезенка или были затронуты функции центральной нервной системы.
Профилактика лейкоза
Конкретных рекомендаций по предотвращению миелоидного лейкоза не существует. Однако для снижения риска развития этого заболевания можно придерживаться следующих мер:
- Избегайте вредных привычек, таких как курение и употребление алкоголя;
- Минимизируйте контакт с токсичными веществами. Если избежать этого невозможно, используйте средства защиты;
- Ограничьте воздействие радиации;
- Соблюдайте сбалансированное питание, включая свежие овощи, фрукты и злаковые;
- Быстро реагируйте на любые инфекционные процессы в организме.
Важно регулярно проходить медицинские обследования и сдавать анализы крови для контроля основных показателей здоровья. Особое внимание этому вопросу следует уделять тем, кто имеет наследственную предрасположенность к заболеванию.

Частые вопросы
Какие основные особенности хронической формы миелобластного лейкоза?
Хронический миелобластный лейкоз развивается медленно. Обычно его начало сопровождается общим недомоганием, слабостью, повышенной утомляемостью, анемией, а также увеличением селезенки и печени. В отличие от острого варианта, симптомы могут быть менее заметными и постепенно усиливаться.
Какие особенности острой формы миелобластного лейкоза?
Острая миелобластная лейкемия характеризуется быстрым развитием симптомов: сильной усталостью, кровотечениями, высокой температурой, бледностью кожи, а также увеличением лимфатических узлов и селезенки. Эта форма заболевания требует агрессивного и оперативного лечения.
Полезные советы
СОВЕТ №1
При подозрении на миелобластный лейкоз следует сразу обратиться к опытному врачу – гематологу или онкологу. Это позволит провести необходимые диагностические процедуры и определить тип заболевания.
СОВЕТ №2
Терапия миелобластного лейкоза может включать химиотерапию, трансплантацию костного мозга и таргетные препараты. Важно обратиться к квалифицированному врачу для выбора наилучшего метода лечения.
СОВЕТ №3
После завершения курса лечения важно регулярно проходить медицинские обследования и следить за своим здоровьем. Это поможет своевременно выявить возможные рецидивы или осложнения.
История заболевания
Миелобластный лейкоз, также известный как миелоидный лейкоз, представляет собой группу злокачественных заболеваний, характеризующихся аномальным размножением миелобластов — предшественников гранулоцитов. История изучения этого заболевания насчитывает более ста лет, начиная с первых описаний лейкозов в конце 19 века. В то время лейкозы считались редкими и плохо понимаемыми заболеваниями, и лишь с развитием гематологии и онкологии стало возможным более детальное изучение их патогенеза и клинических проявлений.
Первое упоминание о лейкозе было сделано в 1845 году, когда врач Джон Хенкок описал случаи увеличения селезенки и печени у пациентов, страдающих от анемии. Однако лишь в начале 20 века, с развитием микроскопии и гематологических исследований, ученые начали различать различные формы лейкозов. В 1911 году американский патологоанатом Уильям Хаусер впервые выделил миелобластный лейкоз как отдельную нозологическую единицу, что стало важным шагом в понимании этого заболевания.
С тех пор исследования в области миелобластного лейкоза значительно продвинулись. В 1950-60-х годах были разработаны первые методы лечения, включая химиотерапию и радиотерапию. Однако эффективность этих методов была ограничена, и многие пациенты продолжали иметь плохие прогнозы. В 1970-х годах началась эра таргетной терапии, что позволило значительно улучшить результаты лечения. В частности, применение препаратов, направленных на специфические молекулы, связанные с патогенезом миелобластного лейкоза, открыло новые горизонты в терапии этого заболевания.
Современные исследования продолжают углублять наше понимание миелобластного лейкоза. Генетические и молекулярные исследования выявили множество мутаций и аномалий, связанных с развитием заболевания, что позволяет разрабатывать более эффективные и персонализированные подходы к лечению. В последние годы акцент сместился на изучение микросреды опухоли и ее роли в патогенезе миелобластного лейкоза, что открывает новые возможности для разработки терапий, направленных не только на саму опухоль, но и на ее окружение.
Таким образом, история миелобластного лейкоза — это история постоянного поиска и открытия, которая продолжается и сегодня. С каждым новым исследованием мы приближаемся к более глубокому пониманию этого сложного заболевания и его механизмов, что, в свою очередь, открывает новые горизонты для разработки эффективных методов диагностики и лечения.
Современные исследования и перспективы лечения
Современные исследования в области миелобластного лейкоза (МЛ) направлены на углубленное понимание молекулярных механизмов, лежащих в основе заболевания, а также на разработку новых методов диагностики и лечения. В последние годы наблюдается значительный прогресс в изучении генетических и эпигенетических изменений, которые способствуют развитию как острого, так и хронического миелобластного лейкоза.
Одним из ключевых направлений является исследование мутаций в генах, таких как FLT3, NPM1 и CEBPA, которые играют важную роль в патогенезе острого миелобластного лейкоза. Эти мутации могут служить не только маркерами для диагностики, но и мишенями для целевой терапии. Например, ингибиторы FLT3, такие как гильотиниб, продемонстрировали обнадеживающие результаты в клинических испытаниях, улучшая выживаемость пациентов с мутациями в этом гене.
В области хронического миелобластного лейкоза акцент делается на изучение роли хромосомных аберраций, таких как транслокация t(9;22), приводящая к образованию BCR-ABL1, что является основным патогенетическим механизмом заболевания. Ингибиторы тирозинкиназ, такие как иматиниб, стали стандартом лечения и продемонстрировали высокую эффективность, однако возникновение устойчивости к терапии остается серьезной проблемой. Поэтому исследуются новые препараты, направленные на различные молекулы и сигнальные пути, включая вторичные ингибиторы тирозинкиназ и моноклональные антитела.
Кроме того, активно изучаются подходы, основанные на иммунотерапии, такие как CAR-T клетки и вакцины, которые могут значительно повысить эффективность лечения, особенно у пациентов с рецидивирующими формами заболевания. Исследования показывают, что иммунотерапия может не только улучшить выживаемость, но и снизить риск рецидивов.
Важным аспектом современных исследований является также поиск биомаркеров, которые помогут в ранней диагностике и мониторинге ответа на терапию. Это может включать анализ циркулирующих опухолевых клеток и экзосом, а также использование методов молекулярной визуализации.
Таким образом, современные исследования миелобластного лейкоза открывают новые горизонты в понимании заболевания и его лечения. Применение новых терапевтических стратегий, основанных на молекулярных мишенях и иммунотерапии, обещает улучшить исходы для пациентов с этим серьезным заболеванием. Однако для достижения значительных успехов необходимо продолжать исследования, направленные на изучение патогенеза, а также на разработку и внедрение новых методов диагностики и лечения.
Психологические аспекты жизни с миелобластным лейкозом
Миелобластный лейкоз, как и другие виды рака, оказывает значительное влияние не только на физическое состояние пациента, но и на его психологическое здоровье. Диагноз «миелобластный лейкоз» может вызвать широкий спектр эмоций, включая страх, тревогу, депрессию и даже чувство изоляции. Психологические аспекты жизни с этим заболеванием требуют особого внимания, так как они могут существенно влиять на качество жизни и процесс лечения.
Первоначальная реакция на диагноз часто сопровождается шоком и отрицанием. Пациенты могут испытывать трудности с принятием своей болезни, что может привести к избеганию медицинских процедур и консультаций. Важно, чтобы близкие люди поддерживали пациента в этот трудный период, помогая ему справиться с негативными эмоциями и предоставляя необходимую информацию о заболевании и его лечении.
Тревога и страх перед неизвестностью — еще одни распространенные чувства среди пациентов с миелобластным лейкозом. Боязнь рецидива, побочных эффектов лечения и неопределенности будущего могут вызывать постоянное напряжение. Психотерапия и группы поддержки могут стать важными инструментами для преодоления этих страхов, позволяя пациентам делиться своими переживаниями и находить поддержку среди тех, кто сталкивается с аналогичными проблемами.
Депрессия — еще одно распространенное состояние, с которым сталкиваются пациенты. Физические изменения, вызванные заболеванием и его лечением, такие как потеря волос, усталость и изменения в внешности, могут негативно сказаться на самооценке и общем психоэмоциональном состоянии. Важно, чтобы пациенты получали психологическую поддержку и, при необходимости, медикаментозное лечение для управления депрессивными симптомами.
Социальная изоляция — еще один аспект, который может возникнуть в результате болезни. Пациенты могут чувствовать себя отстраненными от своих друзей и семьи, что может усугубить чувство одиночества. Поддержка со стороны близких, а также участие в группах поддержки могут помочь пациентам восстановить социальные связи и улучшить общее психоэмоциональное состояние.
Наконец, важно отметить, что позитивный настрой и активное участие в процессе лечения могут значительно улучшить качество жизни пациентов с миелобластным лейкозом. Участие в лечебных программах, соблюдение рекомендаций врачей и активное взаимодействие с медицинским персоналом могут помочь пациентам чувствовать себя более контролирующими свою ситуацию и способствовать улучшению их психоэмоционального состояния.