Алкогольный панкреатит — это серьезное заболевание, возникающее в результате длительного и чрезмерного употребления алкоголя, которое приводит к воспалению поджелудочной железы. Важно понимать, что это состояние может иметь тяжелые последствия для здоровья, включая хронические боли, нарушения пищеварения и даже угрозу жизни. В данной статье мы рассмотрим основные методы лечения алкогольного панкреатита, включая медикаментозную терапию, диетические рекомендации и изменения в образе жизни, что поможет пациентам лучше справляться с этим заболеванием и улучшить качество своей жизни.
Как развивается патология
Медицинские специалисты рассматривают это заболевание как результат воздействия нескольких факторов, связанных с токсическим влиянием этанола:
- блокировка протоков поджелудочной железы;
- интоксикация ядовитыми метаболитами спирта;
- стресс тканей органа из-за воздействия алкоголя.
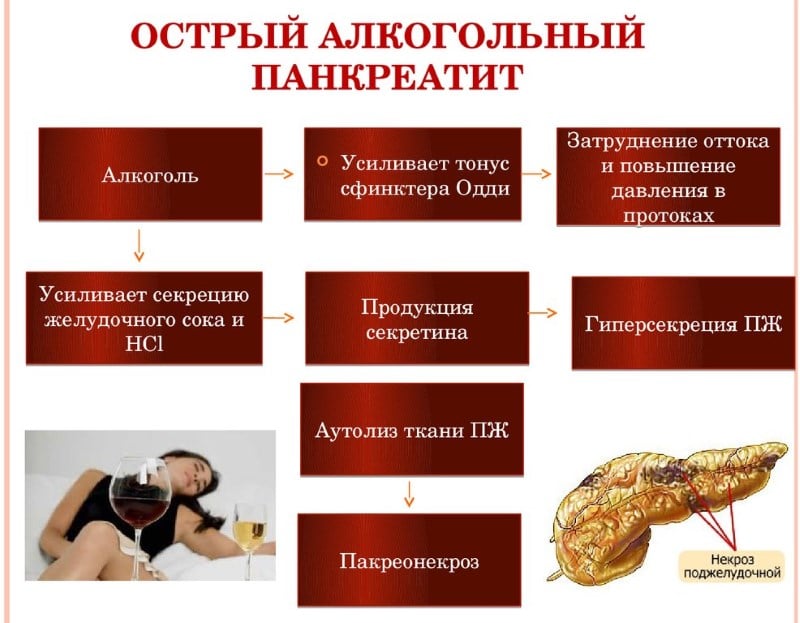
Острый алкогольный панкреатит развивается по следующему алгоритму:
- Алкоголь и его токсичные остатки повреждают ткани органа при непосредственном контакте.
- Поджелудочная железа резко увеличивает синтез белков, что приводит к повышению выработки кислоты в желудке и желчи в печени.
- Попадая в кишечник, высокий уровень кислоты активирует выработку гормона холецистокинина (панкреозимина) в десять раз.
- В результате в панкреатической жидкости увеличивается содержание белков, создавая условия для образования осадка. Этот белковый осадок формирует густые массы, которые блокируют протоки и мешают нормальному оттоку секреции поджелудочной железы в кишечник.
- Образование нерастворимых белковых комков повышает давление внутри протоков, что позволяет активным формам ферментов проникать в ткани железы. В норме активация ферментов (таких как химиотрипсин, фосфолипаза, пепсин и эластаза) происходит в стенках протоков, после чего начинается расщепление углеводов, белков и жиров. При нарушении оттока активация ферментов происходит непосредственно внутри поджелудочной.
- Ткани железы насыщаются активными (агрессивными) ферментами, что приводит к их разрушению.
- Начинается процесс некроза (отмирание и разложение клеток). Погибшие клетки поджелудочной выделяют серотонин (вещество, сужающее сосуды). Параллельно усиливается выработка тучных клеток, что запускает необратимый воспалительный процесс.
Эту цепную реакцию невозможно остановить самостоятельно. Пациента с панкреатитом госпитализируют, и для лечения применяются мощные медикаменты. Острый панкреатит сопровождается сильными болями в области левого подреберья и обильной рвотой.
Согласно медицинской статистике, в России ежегодно фиксируется около 60 000 случаев алкогольного панкреатита. Средний возраст пациентов составляет 35–40 лет.
Врачи подчеркивают, что лечение алкогольного панкреатита требует комплексного подхода. Основным шагом является полный отказ от алкоголя, что позволяет снизить нагрузку на поджелудочную железу и предотвратить дальнейшее повреждение. Специалисты рекомендуют пациентам соблюдать строгую диету, исключая жирные и острые блюда, а также увеличивать потребление белка и витаминов. В некоторых случаях может потребоваться медикаментозная терапия для облегчения болевого синдрома и улучшения пищеварения. Врачи также акцентируют внимание на важности регулярного мониторинга состояния пациента, чтобы своевременно выявлять возможные осложнения. Психологическая поддержка и консультации с диетологом могут значительно повысить эффективность лечения и помочь пациентам справиться с зависимостью.

Симптоматика заболевания
Воспаление поджелудочной железы с некрозом тканей проявляется очень болезненными симптомами. Основные признаки этой патологии:
- нарушения стула: диарея 3–6 раз в день, каловые массы с жирным блеском;
- интенсивная, невыносимая боль в области подреберья, сопровождающаяся жжением.
Суть заболевания
Эти два симптома помогают врачам при предварительном диагнозе. При панкреатите начинается острое воспаление тканей, окружающих поджелудочную железу. К симптомам добавляются расстройства психоэмоционального характера:
- перепады настроения;
- агрессивность;
- утрата интереса к жизни;
- чрезмерная раздражительность.
При этом заболевании наблюдаются характерные для расстройств желудочно-кишечного тракта симптомы:
- кислая отрыжка;
- снижение аппетита;
- вздутие живота;
- повышение температуры тела;
- обильное газообразование;
- болезненность при пальпации;
- неприятный и резкий запах от стула.
| Метод лечения | Описание | Рекомендации |
|---|---|---|
| Диета | Ограничение жиров и углеводов, увеличение белка | Исключить алкоголь, острые и жареные блюда |
| Медикаментозная терапия | Препараты для снижения боли и воспаления | Использовать анальгетики и ферменты |
| Хирургическое вмешательство | Устранение осложнений, например, кисты | Рассмотреть при неэффективности консервативного лечения |
Как проводится терапия
При единовременном употреблении чрезмерного количества алкоголя у пациентов может возникнуть острое проявление заболевания. Опасность заключается в том, что во время обильных застолий часто употребляются жирные и тяжелые блюда в качестве закуски.
По наблюдениям медицинских специалистов, наибольшее количество пациентов с острым панкреатитом поступает в больницы после длительных праздников.
Однако подтвердить диагноз и начать лечение бывает сложно, так как пациент зачастую не может вспомнить, сколько и как часто он пил накануне приступа. Лечение алкогольного панкреатита должно начинаться незамедлительно, иначе это состояние может привести к серьезным последствиям, вплоть до летального исхода.
Как протекает заболевание
Одним из ключевых моментов для начала терапии является полный отказ от пищи на срок от 1 до 3 дней. Такая голодовка обеспечит отдых воспаленной поджелудочной железе и подготовит ее к дальнейшему лечению. Для достижения положительных результатов также важно полностью исключить алкоголь и отказаться от курения.
Все медикаменты, применяемые врачами для лечения алкогольного панкреатита, направлены на решение следующих задач:
- Нейтрализовать и вывести из организма все токсичные остатки этанола, накопившиеся в результате употребления алкоголя.
- Восстановить нормальное функционирование поджелудочной железы (уменьшить отечность, устранить воспалительные процессы, нормализовать отток секрета и скорректировать состав ферментов).
- Улучшить работу других органов пищеварительной системы, пострадавших в ходе заболевания (восстановить микрофлору кишечника, нормализовать функции печени и водно-электролитный баланс).
- Облегчить болезненные симптомы, возникающие при заболевании.
Согласно статистике, в 15–20% случаев алкогольного панкреатита заболевание имеет сложную, деструктивную форму, которая может привести к серьезным осложнениям, несовместимым с жизнью.
Если в процессе лечения симптомы не ослабевают, пациента снова лишают пищи. В такой ситуации все необходимые питательные вещества вводятся через зонд (парентеральное питание). После стабилизации состояния пациента его переводят на строгую диету и прием гидролизованных смесей.

Необходимая диета
При лечении алкогольного панкреатита пациенту необходимо строго соблюдать режим питания и составлять меню с учетом определенных ограничений. Из рациона следует полностью исключить:
- кофе;
- сахар;
- колбасы;
- копчености;
- жирные блюда;
- жареные продукты;
- все виды специй;
- консервы и соленья;
- кондитерские изделия;
- наваристые бульоны;
- молоко и молочные продукты;
- кислые фрукты (сливы, виноград, яблоки и другие).
Эти продукты способствуют активному образованию панкреатического сока, что крайне нежелательно при данной патологии. Также необходимо значительно сократить потребление соли. Для приготовления пищи рекомендуется использовать паровую обработку и варку.
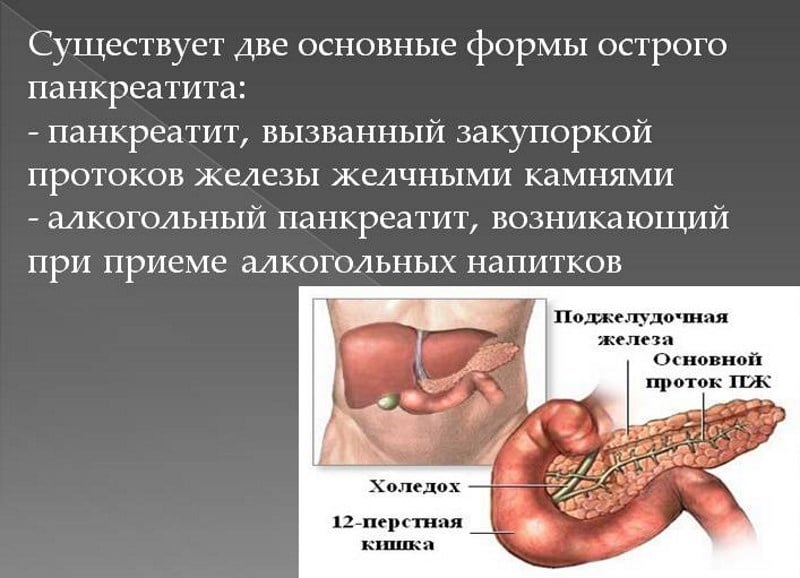
Виды панкреатита
При панкреатите следует придерживаться этих ограничений как минимум 6-7 месяцев, полностью исключив любые алкогольные напитки.
Что можно есть при панкреатите? В список разрешенных продуктов входят:
- супы;
- каши;
- паровая рыба;
- отварные овощи;
- запеченные яблоки;
- омлеты на пару;
- травяные чаи и домашние компоты;
- котлеты на пару (куриные или говяжьи).
Несоблюдение этих рекомендаций неизменно приводит к ухудшению состояния пациента. Увеличивается риск обострения заболевания, которое может сопровождаться новыми симптомами и переходом патологии в хроническую форму. С каждым новым обострением шансы на полное выздоровление и восстановление нормальной функции поджелудочной железы становятся все более сложными.
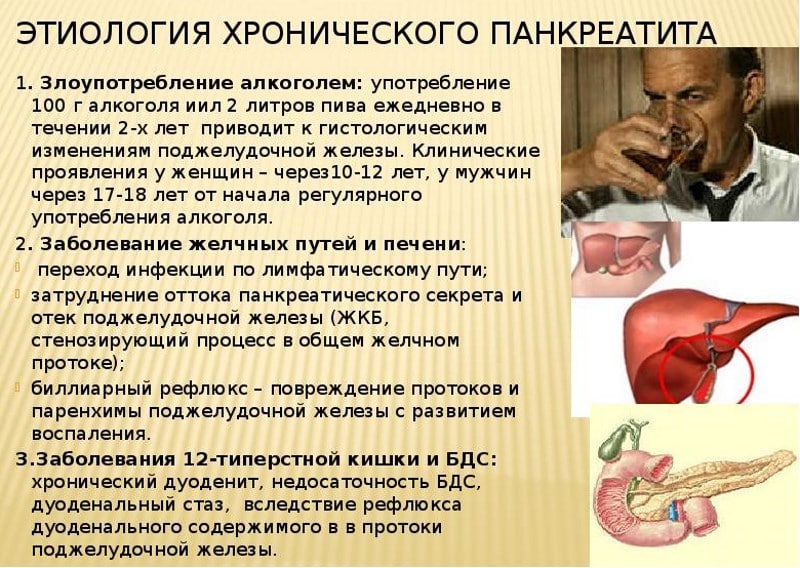
Алкогольный хронический панкреатит
Ключевой характеристикой данного заболевания является отсутствие симптомов на ранних этапах. Изменения и нарушения в поджелудочной железе накапливаются постепенно. По данным специалистов, примерно 95% патологий развиваются по следующему алгоритму:
- Формирование белковых пробок в протоках органа.
- Появление отека и воспалительного процесса.
- Постепенное осаждение солей кальция из застоявшихся масс.
- Кальцинирование белковых отложений, что приводит к образованию камней.
Этот процесс называется «кальцифицирующее воспаление». Со временем накопление белковых отложений приводит к серьезным нарушениям оттока ферментов и увеличению фиброзной ткани. На этом этапе пациент начинает ощущать боль и осознает, что с его здоровьем что-то не так.
Этапы прогрессирования хронического панкреатита
Прогноз заболевания также включает возможность развития сопутствующих патологий, таких как:
- колит желудочно-кишечного тракта;
- язвы желудка и кишечника;
- болезни органов пищеварения;
- воспалительные процессы в желчных протоках.
Скоро происходит нарушение гормональной функции железы, и пациент начинает замечать первые признаки диабета и ишемии. Таким образом, алкогольный панкреатит переходит в хроническую стадию. Прогноз заболевания и продолжительность жизни пациента с хроническим панкреатитом зависят от общего состояния здоровья и устойчивости организма.
Даже минимальное и редкое употребление алкоголя (10–15 мл в день) при хронической форме болезни может привести к серьезным последствиям. Это похоже на бомбу замедленного действия, которая медленно и беспощадно разрушает организм.
Интересно, что чем больше резервов здоровья имеет пациент с хроническим панкреатитом, тем позже он заметит патологические и необратимые изменения при минимальном, но регулярном потреблении алкоголя.
Тем не менее, даже с таким серьезным заболеванием можно вести полноценную жизнь и наслаждаться ею, дожив до глубокой старости. Для этого необходимо следовать следующим рекомендациям:
- Избегать курения.
- Стараться меньше нервничать.
- Вести здоровый образ жизни.
- Полностью отказаться от любых алкогольных напитков.
- Уделять больше времени активному отдыху.
- Строго соблюдать рекомендации врачей по питанию.
- Регулярно проходить обследование у гастроэнтеролога.
- Принимать медикаменты по назначению врача и строго следовать всем указаниям специалиста.

Выводы
Алкогольный панкреатит — это опасное заболевание, которое часто встречается у людей, злоупотребляющих спиртными напитками. У большинства людей, регулярно употребляющих алкоголь (ежедневно), первые симптомы панкреатита появляются через 3–4 года. При этом, чем больше объем выпиваемого алкоголя, тем сильнее некроз поджелудочной железы и серьезнее проблемы с ее функционированием.
Поэтому, пока есть возможность, стоит прекратить регулярное употребление алкоголя. Постоянное поступление спиртного в организм является основным фактором, вызывающим эту опасную болезнь, а также приводит к серьезным нарушениям в работе мозга и деградации личности.
Частые вопросы
Какие симптомы сопровождают алкогольный панкреатит?
Признаки алкогольного панкреатита включают боли в верхней части живота, тошноту, рвоту, снижение аппетита, потерю веса, желтушность кожи и глаз, а также повышение температуры и учащенное сердцебиение.
Как диагностируется алкогольный панкреатит?
Для диагностики алкогольного панкреатита используются различные методы. К ним относятся анализы крови на ферменты поджелудочной железы, ультразвуковое обследование, компьютерная томография и эндоскопическое исследование.
Как проводится лечение алкогольного панкреатита?
Терапия алкогольного панкреатита включает отказ от алкоголя, соблюдение специальной диеты, применение медикаментов для облегчения боли и снижения воспаления, а также в некоторых случаях — хирургическое вмешательство.
Какие осложнения могут возникнуть при алкогольном панкреатите?
Алкогольный панкреатит может приводить к различным осложнениям, включая диабет, псевдокисту, инфекции поджелудочной железы, некроз тканей и рак поджелудочной железы.
Как можно предотвратить алкогольный панкреатит?
Главный способ предотвращения алкогольного панкреатита — полный отказ от алкоголя или его умеренное потребление. Также важно вести здоровый образ жизни, включая сбалансированное питание и регулярные физические нагрузки.
Полезные советы
СОВЕТ №1
Ключевым аспектом терапии алкогольного панкреатита является полное прекращение потребления алкоголя. Он является главной причиной панкреатита, и регулярное употребление может значительно ухудшить состояние. Пациентам необходимо принять решение об исключении алкоголя из своей жизни.
СОВЕТ №2
При борьбе с алкогольным панкреатитом важно уделять внимание питанию. Необходимо соблюдать диету, исключающую острые, жирные и пряные блюда. Питание должно быть регулярным и состоять из небольших порций. Рекомендуется увеличить потребление овощей, фруктов и нежирных источников белка.
Профилактика рецидивов
Профилактика рецидивов алкогольного панкреатита является важным аспектом в лечении и реабилитации пациентов, страдающих от этого заболевания. Основной целью профилактических мероприятий является предотвращение повторных обострений, которые могут привести к серьезным осложнениям, включая хроническую форму панкреатита и развитие сахарного диабета.
Первым и наиболее важным шагом в профилактике рецидивов является полный отказ от употребления алкоголя. Даже небольшие дозы спиртного могут спровоцировать обострение заболевания. Пациентам рекомендуется избегать не только крепких алкогольных напитков, но и пива, вина и других слабоалкогольных напитков. Важно, чтобы пациенты осознали, что алкоголь является основным триггером для рецидивов и что его исключение из жизни является необходимым условием для успешного лечения.
Вторым важным аспектом является соблюдение диеты. Правильное питание играет ключевую роль в восстановлении функции поджелудочной железы и предотвращении рецидивов. Рекомендуется придерживаться низкожировой, высокобелковой диеты, богатой витаминами и минералами. Из рациона следует исключить острые, жареные, копченые и консервированные продукты, а также продукты, содержащие много углеводов. Питание должно быть дробным, то есть включать 5-6 небольших приемов пищи в день.
Третий аспект профилактики рецидивов алкогольного панкреатита заключается в регулярном медицинском наблюдении. Пациенты должны проходить плановые обследования у гастроэнтеролога, который сможет контролировать состояние поджелудочной железы и при необходимости корректировать лечение. Также важно следить за уровнем сахара в крови, так как у пациентов с панкреатитом существует риск развития диабета.
Кроме того, рекомендуется вести здоровый образ жизни, включающий физическую активность и отказ от курения. Умеренные физические нагрузки способствуют улучшению обмена веществ и укреплению организма, что также может снизить риск рецидивов. Курение, в свою очередь, негативно влияет на состояние поджелудочной железы и может усугубить течение заболевания.
Психологическая поддержка также играет важную роль в профилактике рецидивов. Пациенты могут столкнуться с трудностями в отказе от алкоголя и изменении образа жизни, поэтому важно, чтобы они получали поддержку от близких, а также могли обращаться за помощью к психологам или группам поддержки.
В заключение, профилактика рецидивов алкогольного панкреатита требует комплексного подхода, включающего отказ от алкоголя, соблюдение диеты, регулярное медицинское наблюдение, ведение здорового образа жизни и психологическую поддержку. Только при соблюдении всех этих рекомендаций пациенты могут надеяться на успешное лечение и улучшение качества жизни.
Роль психотерапии в лечении
Психотерапия играет важную роль в комплексном лечении алкогольного панкреатита, так как это заболевание часто связано с психоэмоциональными расстройствами и зависимостями. Понимание и работа с психологическими аспектами болезни могут значительно повысить эффективность лечения и помочь пациентам справиться с их состоянием.
Во-первых, психотерапия помогает пациентам осознать и принять свою зависимость от алкоголя. Многие люди, страдающие от алкогольного панкреатита, не осознают, насколько сильно алкоголь влияет на их здоровье и качество жизни. Психотерапевтические сессии позволяют пациентам исследовать свои отношения с алкоголем, выявить триггеры для употребления и понять, как алкоголь стал частью их жизни.
Во-вторых, психотерапия предоставляет пациентам инструменты для управления стрессом и эмоциональными переживаниями. Алкоголь часто используется как способ справиться с негативными эмоциями, такими как тревога, депрессия или стресс. Психотерапевты обучают пациентов более здоровым стратегиям совладания, что может снизить риск рецидива и помочь в восстановлении.
Существует несколько подходов к психотерапии, которые могут быть полезны при лечении алкогольного панкреатита. Когнитивно-поведенческая терапия (КПТ) помогает пациентам изменить негативные мысли и поведение, связанные с алкоголем. Этот метод может быть особенно эффективным для формирования новых привычек и улучшения самоконтроля.
Групповая терапия также может быть полезной, так как она предоставляет пациентам возможность делиться своими переживаниями и получать поддержку от людей, находящихся в аналогичной ситуации. Это создает чувство общности и понимания, что может значительно облегчить процесс восстановления.
Кроме того, психотерапия может помочь в решении сопутствующих психологических проблем, таких как депрессия или тревожные расстройства, которые часто встречаются у людей с алкогольной зависимостью. Лечение этих состояний может улучшить общее самочувствие пациента и повысить его мотивацию к отказу от алкоголя.
Важно отметить, что психотерапия должна быть частью комплексного подхода к лечению алкогольного панкреатита, который включает медицинское лечение, изменение образа жизни и поддержку со стороны близких. Совместная работа врачей и психотерапевтов может значительно повысить шансы на успешное выздоровление и улучшение качества жизни пациентов.
Современные методы лечения и исследования
Лечение алкогольного панкреатита представляет собой сложный и многогранный процесс, который требует комплексного подхода. Современные методы лечения направлены на устранение причин заболевания, облегчение симптомов и предотвращение осложнений. Основными направлениями терапии являются медикаментозное лечение, диетотерапия, а в некоторых случаях — хирургическое вмешательство.
Медикаментозное лечение
Медикаментозная терапия алкогольного панкреатита включает в себя несколько групп препаратов:
- Обезболивающие средства: Важным аспектом лечения является купирование болевого синдрома. Для этого применяются нестероидные противовоспалительные препараты (НПВП) и, в более тяжелых случаях, опиоиды.
- Ферментные препараты: При недостаточности экзокринной функции поджелудочной железы назначаются ферментные препараты, такие как панкреатин, которые помогают улучшить пищеварение и усвоение питательных веществ.
- Антибиотики: В случае развития инфекционных осложнений может потребоваться назначение антибиотиков для предотвращения или лечения инфекций.
- Препараты, снижающие кислотность: Для уменьшения секреции желудочного сока и защиты слизистой оболочки желудка могут быть назначены ингибиторы протонной помпы или антациды.
Диетотерапия
Диета играет ключевую роль в лечении алкогольного панкреатита. Основные принципы диетотерапии включают:
- Исключение алкоголя: Полное воздержание от алкоголя является обязательным условием для успешного лечения и предотвращения рецидивов.
- Сбалансированное питание: Диета должна быть богатой белками, углеводами и витаминами, но с низким содержанием жиров. Рекомендуется употребление легкоперевариваемых продуктов, таких как отварное мясо, рыба, овощи и каши.
- Частое питание: Рекомендуется дробное питание — 5-6 раз в день небольшими порциями, что помогает снизить нагрузку на поджелудочную железу.
Хирургическое вмешательство
В некоторых случаях, когда консервативные методы лечения не дают результатов или возникают осложнения, может потребоваться хирургическое вмешательство. Основные показания для операции включают:
- Обострение хронического панкреатита с образованием псевдокист.
- Наличие камней в желчном пузыре, которые могут вызывать обострение панкреатита.
- Развитие опухолей поджелудочной железы.
Исследования и новые подходы
Современные исследования в области лечения алкогольного панкреатита направлены на изучение новых методов терапии, включая:
- Генотерапия: Исследуются возможности использования генетических методов для восстановления функции поджелудочной железы.
- Клеточная терапия: Применение стволовых клеток для регенерации поврежденных тканей поджелудочной железы.
- Новые фармакологические препараты: Разработка и тестирование новых медикаментов, направленных на улучшение метаболизма и снижение воспалительных процессов.
Таким образом, лечение алкогольного панкреатита требует индивидуального подхода и сочетания различных методов, что позволяет достичь наилучших результатов и улучшить качество жизни пациентов.