Радиология в онкологии представляет собой важную область медицины, сосредоточенную на диагностике и лечении раковых заболеваний с использованием различных методов визуализации и радиационной терапии. Современные технологии, такие как компьютерная томография, магнитно-резонансная томография и позитронно-эмиссионная томография, позволяют врачам точно определять стадию заболевания, локализацию опухолей и оценивать эффективность проводимого лечения. Эта статья поможет читателям лучше понять роль радиологии в процессе диагностики и терапии онкологических заболеваний, а также осветит последние достижения и методы, используемые в этой области.
Что такое радиология и принцип действия
На начальных этапах развития этой науки основным инструментом было рентгеновское излучение. В настоящее время активно используются высокочастотные волны, магнитные поля и другие технологии.
Суть методики заключается в том, что излучение направляется на область тела с опухолью. Результаты воздействия следующие:
- Структура ДНК раковых клеток разрушается, что приводит к утрате их способности к росту и делению. В конечном итоге они погибают;
- Сосуды опухоли также разрушаются, что лишает новообразование необходимого питания.
Лучевая терапия может применяться как самостоятельный метод лечения, так и в сочетании с хирургическим вмешательством. Она может быть назначена как до операции, так и после нее.
Радиология в онкологии занимает ключевую роль в диагностике и лечении онкологических заболеваний. Врачи отмечают, что современные методы визуализации, такие как компьютерная томография, магнитно-резонансная томография и позитронно-эмиссионная томография, позволяют не только точно выявлять опухоли, но и оценивать их размеры, стадию и распространение. Это, в свою очередь, помогает в выборе оптимальной тактики лечения.
Специалисты подчеркивают, что радиология также играет важную роль в мониторинге эффективности терапии. Регулярные обследования позволяют отслеживать динамику заболевания и вносить коррективы в лечение при необходимости. Кроме того, радиология используется в радиотерапии, где высокоточные технологии направляют радиацию непосредственно на опухоль, минимизируя повреждение окружающих здоровых тканей. Таким образом, радиология становится незаменимым инструментом в борьбе с онкологическими заболеваниями, обеспечивая более высокие шансы на успешное выздоровление.

Показания к применению
Радиотерапия — один из трех основных методов борьбы с раком. Два других метода:
- Химиотерапия;
- Хирургическое вмешательство.
Почти 70% пациентов с диагнозом рак подлежат радиотерапии. Это касается как опухолей, которые можно удалить хирургически, так и тех, которые не поддаются операции.
Для назначения лучевой терапии необходимо подтверждение диагноза рака. На это могут указывать:
- Изменения в анализах крови;
- Результаты ультразвукового исследования и рентгенографии, указывающие на наличие опухоли;
- Снимки, полученные при компьютерной и магнитно-резонансной томографии;
- Данные биопсии, подтверждающие злокачественность образования;
- Результаты дополнительных лабораторных и инструментальных исследований.
Окончательное решение о включении радиотерапии в лечебный план принимается на консилиуме врачей, так как существуют противопоказания для ее применения.
| Понятие | Описание | Применение в онкологии |
|---|---|---|
| Радиология | Наука, изучающая методы визуализации внутренних органов и тканей. | Диагностика опухолей, оценка стадии заболевания. |
| Рентгенография | Метод визуализации, использующий рентгеновские лучи. | Обнаружение костных метастазов, легочных опухолей. |
| Компьютерная томография | Метод, создающий послойные изображения органов с помощью рентгеновских лучей. | Подробная оценка размеров и локализации опухолей. |
| Магнитно-резонансная томография | Метод, использующий магнитные поля и радиоволны для получения изображений. | Оценка мягкотканевых опухолей и метастазов. |
| Ультразвуковая диагностика | Метод, использующий ультразвук для визуализации органов. | Оценка лимфатических узлов, исследование органов брюшной полости. |
| Позитронно-эмиссионная томография | Метод, использующий радиофармацевтики для визуализации метаболической активности. | Оценка активности опухолей, выявление рецидивов. |
Виды и методы терапии
В настоящее время выделяют три основных метода радиотерапии, которые различаются по способу воздействия излучения на опухоли:
-
Брахитерапия. Этот метод включает введение источника радиации непосредственно в тело пациента с помощью эндоскопических инструментов или хирургического вмешательства. Существует два варианта брахитерапии:
- Контактная терапия. Радиоактивные частицы вводятся прямо в опухоль. Этот метод применяется редко из-за сложности выполнения;
- Интерстициальная терапия. Радиоактивные частицы вводятся в окружающие ткани, а не в саму опухоль.
-
Дистанционная терапия. Этот метод предполагает облучение опухоли снаружи, когда источник радиации направляется на опухоль через здоровые ткани. Это наиболее распространенный способ лечения. Для его улучшения разработано множество техник, среди которых:
- Протонная терапия;
- Трехмерная конформная терапия;
- Радиохирургия;
- Модуляция интенсивности.
-
Радионуклидная терапия. Этот метод основан на способности радионуклидов накапливаться в определенных тканях. Для их введения в организм достаточно принимать специальные препараты. Ярким примером является радиоактивный йод, используемый при лечении рака щитовидной железы.
Выбор наиболее подходящего метода радиотерапии осуществляется врачом на основе результатов комплексной диагностики пациента.

Этапы проведения процедуры
Лучевая терапия опухолей — это серьезная процедура, состоящая из трех ключевых этапов:
-
Подготовительный этап. На этом этапе врачи собираются на консилиум, чтобы рассчитать необходимую дозу облучения. С помощью специализированного оборудования они определяют точные зоны воздействия, которые отмечаются на теле пациента. Важно, чтобы больной начал следовать рекомендациям. В некоторых случаях могут потребоваться дополнительные меры подготовки, например, устранение кариесов, если облучение направлено на челюстно-лицевую область.
-
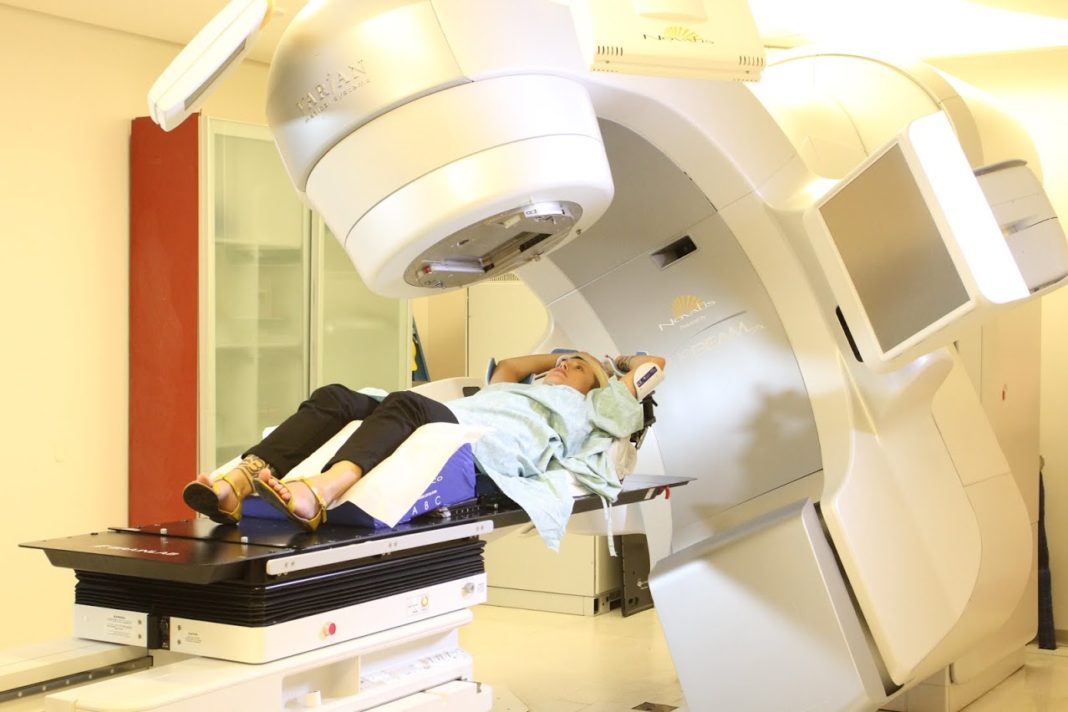
Этап облучения. Процедура не требует усилий от пациента и абсолютно безболезненна. Она проводится в специально оборудованных помещениях с крупной техникой, оснащенной креслом или столом для размещения пациента. Во время процедуры в комнате находится только пациент, а медицинский персонал контролирует процесс из соседнего помещения через защитное стекло. Чтобы избежать облучения здоровых тканей, пациенту важно сохранять исходную позу, не двигаться, поддерживать спокойное дыхание и максимально расслабляться.
-
Постпроцедурный этап. Между сеансами и после завершения курса лечения пациенту крайне важно строго следовать указаниям врача. Эти рекомендации касаются как образа жизни, так и процесса лечения. В этот период вероятность побочных эффектов наиболее высока, так как ухудшение самочувствия во время процедуры наблюдается крайне редко. Больному следует внимательно следить за своим состоянием и при необходимости незамедлительно обращаться к лечащему врачу.
В большинстве случаев лучевая терапия переносится легче, чем хирургические вмешательства, и поэтому редко требует госпитализации пациента.
Нюансы и соблюдение правил во время курса лечения
Для достижения эффективных результатов радиологического лечения рака врач и пациент должны следовать определенным рекомендациям.
С точки зрения врача важны следующие аспекты:
- Направление радиационного излучения должно минимизировать воздействие на здоровые ткани;
- Корректно подобранная доза облучения, определяемая на основе стадии заболевания, размеров и особенностей опухоли, а также ее чувствительности к радиотерапии;
- Продолжительность курса лечения. Радиотерапия проводится сериями, и успех зависит от правильного выбора количества процедур и распределения дозировки;
- Проведение сопутствующей терапии. Врач должен назначить необходимые медикаменты и процедуры, которые будут применяться во время лучевой терапии, так как они влияют на общее состояние организма и конечный результат.
Пациенту также необходимо следовать определенным рекомендациям:
- Полный отказ от вредных привычек;
- Соблюдение принципов сбалансированного и полноценного питания;
- Употребление достаточного количества жидкости;
- Уход за кожей в области облучения. Важно консультироваться с врачом по поводу используемых средств, так как некоторые компоненты могут негативно повлиять на чувствительную кожу;
- Осторожное обращение с облучаемым участком тела. Механические воздействия, такие как расчесывание и трение, а также переохлаждение или перегрев, крайне нежелательны;
- Защита облучаемой области от прямых солнечных лучей;
- Ношение удобной одежды из натуральных тканей, которая не вызывает натираний, так как синтетические материалы могут вызвать аллергические реакции или раздражение.
Пациент должен быть готов к тому, что в процессе радиотерапии или после нее он может испытывать усталость, снижение аппетита и эмоциональную нестабильность. Чем лучше человек подготовлен к этим изменениям, тем легче ему будет перенести курс лечения.
Длительность периода лечения
Стандартный срок лечения радиотерапией не установлен. Количество процедур в одном курсе, общее число курсов и график терапии зависят от множества факторов:
- Тип опухоли;
- Стадия заболевания;
- Наличие или отсутствие метастазов;
- Индивидуальные характеристики пациента.
В среднем один курс лечения длится от 4 до 6-7 недель. В это время пациент проходит процедуры 5 дней в неделю, а 2 дня предназначены для отдыха. Процедуры, в зависимости от дозы облучения, чаще всего проводятся один раз в день, но иногда их делят на несколько сеансов.
Длительность одного сеанса также варьируется. Сам процесс облучения занимает немного времени, обычно не более 5 минут. Однако подготовка пациента, его размещение на аппарате и установка оборудования требуют значительно больше времени.
Для обеспечения точности облучения в одной и той же области врач наносит специальные метки на тело пациента с помощью маркера. Пациенту важно следить за сохранением этих меток до завершения курса лечения.
Противопоказания к проведению терапии
Каждый метод лечения имеет свои противопоказания, и лучевая терапия не исключение. Существуют причины, по которым пациенту может быть отказано в этом виде лечения:
- Распад опухолевой ткани;
- Кровотечения, вызванные опухолью;
- Нагноение новообразования;
- Прорастание опухоли в органы половой системы;
- Наличие септических заболеваний;
- Отдаленные метастазы;
- Значительное физическое истощение;
- Плохое общее состояние пациента;
- Интоксикация организма;
- Активная форма туберкулеза;
- Заболевания крови, такие как лейкопения и тромбоцитопения;
- Анемия с низким уровнем гемоглобина;
- Проблемы с кровоснабжением;
- Нарушения функции почек;
- Нарушения функции печени;
- Перенесенный инфаркт миокарда в течение последнего года.
Если у пациента есть хотя бы одно из этих состояний, проведение радиотерапии будет запрещено или ограничено.
Возможные осложнения и побочные эффекты
У любого метода лечения онкологических заболеваний, включая радиотерапию, есть последствия. Их характер и степень зависят от множества индивидуальных факторов.
Все возможные побочные эффекты можно разделить на две основные категории:
- Общие побочные эффекты. Они наблюдаются практически у всех пациентов и включают:
- Усталость. После курса радиотерапии многие пациенты ощущают недомогание, повышенную утомляемость и значительное истощение;
- Раздражение кожи. Это касается области, подвергавшейся облучению. Обычно наблюдаются сухость, шелушение, покраснение кожи, зуд или образование волдырей;
- Индивидуальные побочные эффекты. В эту категорию входят реакции, зависящие от состояния облученного органа. Например, при облучении органов мочеполовой системы могут возникнуть проблемы с мочеиспусканием.
Самостоятельное устранение побочных эффектов строго запрещено. Этим должен заниматься лечащий врач. У одних пациентов симптомы могут проявляться слабо, у других — быть настолько выраженными, что представлять угрозу для здоровья. Кроме того, побочные эффекты могут быть как временными, так и хроническими.
Восстановление и реабилитация
Лучевая терапия, даже при минимальном воздействии, влияет на организм. Ухудшение состояния или побочные эффекты могут проявиться не сразу, а спустя время.
Всем пациентам, прошедшим курс лучевой терапии, врачи назначают регулярные осмотры. Обычно, если состояние пациента стабильное и нет резких ухудшений, первый контрольный осмотр назначается через 1-2 месяца после завершения лечения. Интервал между последующими визитами будет увеличиваться.
Реабилитационные мероприятия назначаются с учетом состояния каждого пациента и могут включать:
- Обязательные меры для восстановления физических сил:
- Полноценный отдых и качественный сон;
- Сбалансированное питание;
- Эмоциональный комфорт.
- Индивидуальные меры, зависящие от наличия осложнений:
- Медикаментозное лечение для улучшения общего состояния и снятия болевого синдрома;
- Физиотерапевтические процедуры;
- Психологическую поддержку, так как пациенты во время лечения испытывают значительные психоэмоциональные нагрузки;
- Физическую терапию, включая занятия лечебной гимнастикой, массаж и специализированные тренировки.
Как правило, пациенты восстанавливаются в домашних условиях, посещая назначенные процедуры и консультации. Однако, если после лучевой терапии состояние ухудшается, пациента могут госпитализировать для постоянного контроля со стороны медицинского персонала.

Частые вопросы
Что такое радиология в онкологии?
Радиология в онкологии — это медицинская дисциплина, которая занимается диагностикой и лечением злокачественных новообразований с использованием методов радиационной терапии.
Какие методы радиологии применяются в онкологии?
В радиологии, связанной с онкологией, используются различные технологии. К ним относятся рентгеновские исследования, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), позитронно-эмиссионная томография (ПЭТ), радиационная терапия и другие методы.
Какова роль радиолога в онкологическом лечении?
Радиолог в онкологии играет важную роль в выявлении опухолей, определении стадии болезни, разработке и проведении радиационного лечения, а также в мониторинге результатов терапии и возможных осложнений.
Полезные советы
СОВЕТ №1
Радиология в онкологии — это медицинская дисциплина, использующая радиационные технологии для диагностики и лечения онкологических заболеваний. Радиологи проводят радиотерапию, применяя мощные лучи для разрушения злокачественных образований.
СОВЕТ №2
Радиологи проводят радиологические обследования, такие как компьютерная томография (КТ), магнитно-резонансная томография (МРТ) и позитронно-эмиссионная томография (ПЭТ). Эти методы помогают определить размеры и расположение опухоли, а также оценить эффективность лечения.
СОВЕТ №3
Радиологи в онкологии играют ключевую роль в лечении рака. Они тесно сотрудничают с онкологами, хирургами и другими специалистами, чтобы разработать персонализированный план терапии для каждого пациента.
Современные технологии в радиологии
Радиология в онкологии активно использует современные технологии, которые значительно улучшают диагностику и лечение онкологических заболеваний. Одной из ключевых технологий является компьютерная томография (КТ), которая позволяет получать детализированные изображения внутренних органов и тканей. КТ используется для выявления опухолей, оценки их размеров и распространенности, а также для мониторинга эффективности лечения.
Еще одной важной технологией является магнитно-резонансная томография (МРТ), которая особенно полезна для визуализации мягких тканей. МРТ позволяет более точно определять границы опухолей и их взаимодействие с окружающими структурами, что критически важно для планирования хирургического вмешательства.
В последние годы активно развиваются позитронно-эмиссионная томография (ПЭТ) и ПЭТ/КТ, которые позволяют не только визуализировать анатомические структуры, но и оценивать метаболическую активность опухолей. Это помогает в ранней диагностике рецидивов и в оценке ответа на терапию.
Современные радиологические технологии также включают ультразвуковую диагностику, которая используется для оценки состояния органов и тканей, а также для проведения биопсий. УЗИ является безопасным и неинвазивным методом, который позволяет быстро получить информацию о состоянии пациента.
Кроме того, в радиологии активно внедряются информационные технологии, такие как системы хранения и передачи изображений (PACS), которые обеспечивают удобный доступ к медицинским данным и упрощают процесс диагностики. Использование искусственного интеллекта (ИИ) в анализе изображений также становится все более распространенным, что позволяет повысить точность диагностики и сократить время, необходимое для интерпретации результатов.
Таким образом, современные технологии в радиологии значительно расширяют возможности диагностики и лечения онкологических заболеваний, позволяя врачам более точно оценивать состояние пациентов и разрабатывать индивидуализированные планы лечения.
Перспективы развития радиологии в онкологии
Радиология в онкологии продолжает развиваться с каждым годом, открывая новые горизонты для диагностики и лечения раковых заболеваний. Современные технологии и методы визуализации позволяют врачам более точно определять стадию заболевания, локализацию опухолей и их характеристики, что, в свою очередь, способствует более эффективному выбору тактики лечения.
Одним из ключевых направлений развития радиологии является внедрение высоких технологий, таких как магнитно-резонансная томография (МРТ) и компьютерная томография (КТ). Эти методы обеспечивают получение детализированных изображений, что позволяет выявлять опухоли на ранних стадиях, когда лечение наиболее эффективно. Например, использование функциональной МРТ позволяет оценивать метаболическую активность опухоли, что может помочь в прогнозировании ответа на терапию.
Кроме того, активно развиваются методы молекулярной визуализации, такие как позитронно-эмиссионная томография (ПЭТ). Эти технологии позволяют не только визуализировать опухоли, но и оценивать их биологические характеристики, что открывает новые возможности для персонализированного подхода к лечению. Молекулярная визуализация помогает врачам лучше понять, как опухоль реагирует на лечение, и при необходимости корректировать терапевтические стратегии.
Важным аспектом является также интеграция радиологии с другими дисциплинами, такими как онкология, хирургия и радиотерапия. Совместное использование данных из различных источников, включая генетические и молекулярные исследования, позволяет создать более полное представление о заболевании и разработать индивидуализированные планы лечения. Это подход, известный как «персонализированная медицина», становится все более актуальным в онкологии.
Развитие искусственного интеллекта (ИИ) и машинного обучения также открывает новые перспективы для радиологии в онкологии. Алгоритмы ИИ могут анализировать большие объемы данных и выявлять закономерности, которые могут быть неочевидны для человека. Это может привести к более точной интерпретации изображений, а также к автоматизации рутинных процессов, что освободит время врачей для более сложных задач.
В заключение, радиология в онкологии находится на пороге значительных изменений и улучшений. С каждым годом появляются новые технологии и методы, которые позволяют улучшить диагностику и лечение рака. Перспективы развития радиологии в онкологии обещают не только повышение качества жизни пациентов, но и увеличение шансов на полное выздоровление.
Роль мультидисциплинарного подхода в лечении онкологических заболеваний
Мультидисциплинарный подход в лечении онкологических заболеваний представляет собой интеграцию различных медицинских специальностей для достижения наилучших результатов в диагностике и терапии рака. Он включает в себя взаимодействие онкологов, радиологов, хирургов, патологоанатомов, радиотерапевтов, а также специалистов по паллиативной помощи и других профессионалов. Такой подход позволяет учитывать все аспекты заболевания и индивидуальные особенности пациента, что в свою очередь способствует более точной диагностике и эффективному лечению.
Одной из ключевых составляющих мультидисциплинарного подхода является радиология, которая играет важную роль на всех этапах онкологического процесса. Радиологические исследования, такие как рентгенография, компьютерная томография (КТ), магнитно-резонансная томография (МРТ) и позитронно-эмиссионная томография (ПЭТ), позволяют визуализировать опухоли, оценивать их размеры, локализацию и распространение, а также выявлять метастазы в других органах.
На этапе диагностики радиология помогает не только в выявлении опухолей, но и в определении их характеристик, что имеет значение для выбора оптимальной тактики лечения. Например, некоторые опухоли могут быть более чувствительными к радиотерапии, в то время как другие требуют хирургического вмешательства или химиотерапии. С помощью радиологических методов можно также проводить биопсии, что позволяет получить гистологический материал для более точной диагностики.
В процессе лечения радиология продолжает играть важную роль. Радиотерапия, как один из методов лечения рака, использует высокоэнергетические лучи для уничтожения раковых клеток. Она может применяться как самостоятельный метод, так и в сочетании с хирургическим вмешательством или химиотерапией. Современные технологии радиотерапии позволяют точно нацеливаться на опухоль, минимизируя повреждение окружающих здоровых тканей.
Кроме того, радиология используется для мониторинга эффективности лечения. Регулярные радиологические исследования позволяют врачам отслеживать изменения в размерах опухоли, оценивать ответ на терапию и вносить коррективы в план лечения при необходимости. Это особенно важно в случае метастатических заболеваний, когда опухоль может изменять свои характеристики в ответ на проводимую терапию.
Мультидисциплинарный подход также включает в себя обсуждение клинических случаев на консилиумах, где специалисты из разных областей медицины могут обмениваться мнениями и рекомендациями. Это позволяет учитывать различные точки зрения и находить наиболее эффективные решения для каждого конкретного пациента.
Таким образом, радиология в рамках мультидисциплинарного подхода является неотъемлемой частью современного лечения онкологических заболеваний. Она обеспечивает высокую точность диагностики, помогает в выборе оптимальной терапии и позволяет контролировать результаты лечения, что в конечном итоге способствует улучшению качества жизни пациентов и повышению их шансов на выздоровление.